متن گایدلاین ترجمه شده CPR منتشر شده توسط انجمن قلب امریکا AHA برای 2025
متن گایدلاین ترجمه شده CPR منتشر شده توسط انجمن قلب امریکا AHA برای 2025
جمعه، ۲ آبان ۱۴۰۴
گایدلاین ترجمه شده احیای قلبی ریوی منتشر شده توسط انجمن قلب امریکا AHA برای سال 2025
>>>> دانلود کنید
نکات برجسته دستورالعمل های انجمن قلب آمریکا برای احیای قلبی ریوی و مراقبتهای اورژانسی قلبی عروقی در سال ۲۰۲۵
انجمن قلب آمریکا (AHA) از افراد زیر به خاطر مشارکتشان در تهیه این نشریه تشکر می کند دکترایان آر درنان ACP دکتر استیون ام شکسنایدر دکتر جیسون بارتوس دکتر مارینا دل ریوس دکتر ملیسا محکوب دکتر آشیش آر پانچال دکتر امبر جی رودریگز دکتر جولی سل پزشک عمومی پرستار رسمی دکتر کومیلا ساسون دکتر جایلن رایت و تیم پروژه نکات برجسته دستورالعمل های AHA
مقدمه
این نکات برجسته مسایل و تغییرات کلیدی در .... را خلاصه میکنند. دستور العملهای ۲۰۲۵ انجمن قلب آمریکا برای احیای قلبی ریوی احیای قلبی ریوی) و مراقبت های اورژانسی قلب و عروق ای سی سی) دستورالعملهای ۲۰۲۵ بازنگری جامعی از دستورالعمل های انجمن قلب آمریکا (AHA) در زمینه های احیای قلبی ریوی بزرگسالان کودکان و نوزادان علم آموزش احیا سیستمهای مراقبتی و مباحث اخلاق احیا هستند. این دستورالعمل ها برای متخصصان احیا و مربیان AHA تدوین شده اند تا بر توصیه های علم احیا و دستور العمل هایی که بیشترین اهمیت با بحث برانگیز را دارند یا منجر به تغییراتی در آموزش و عمل احیا می شوند تمرکز کنند. منطق پشتیبانی از هر یک از این توصیه ها ارایه شده است.
از آنجا که این نشریه خلاصه است به مطالعات منتشر شده ی پشتیبان ارجاع نمی دهد و فهرستی از طبقات توصیه یا سطوح شواهد ارائه نمی دهد. برای اطلاعات و منابع دقیق تر لطفا دستورالعملهای ۲۰۲۵ از جمله خلاصه اجرایی منتشر شده در گردش خون در اکتبر ۲۰۲۵ و خلاصه مفصلی از علم احیا که توسط کمیته رابط بین المللی احیا (ILCOR) تهیه شده است. در اجماع 2025 ILCOR در مورد علم با توصیه های درمانی همزمان منتشر شد گردش خون واحیا در اکتبر ۲۰۲۵ روشهای مورد استفاده توسط ILCOR برای انجام ارزیابی شواهد و روشهای مورد استفاده توسط AHA برای تبدیل این ارزیابی های شواهد. و همچنین ارزیابی موضوعاتی که توسط ILCOR در نظر گرفته نشده اند به دستور العمل های احیا به تفصیل منتشر شده اند.
دستورالعمل های 2025 از جدیدترین نسخه تعاریف AHA برای هر کلاس توصیه و سطح شواهد استفاده میکنند شکل (1) در مجموع 760 توصیه خاص برای حمایت از حیات بزرگسالان کودکان و نوزادان علوم آموزشی احیا و سیستمهای مراقبتی ارائه شده است. از این توصیه ها، 233 مورد توصیه کلاس 1 و 451 مورد توصیه کلاس 2 هستند شکل (2) علاوه بر این 76 توصیه کلاس 3 هستند از جمله 55 مورد برای شواهدی از عدم فایده و 21 مورد برای شواهدی از ضرر
ا دل ریوس ام بارتوس جی ای پانچال ای آر و همکاران بخش از خلاصه اجرایی دستورالعمل های انجمن قلب آمریکا برای احیای قلبی ریوی و مراقبت های اورژانسی قلبی عروقی در سال ۲۰۲۵ گردش خون 2025: 152 صمیمه (2) در دست چاپ
کمیته رابط بین المللى احياء اجماع 2025 TLCOR در مورد علم با توصیه های درمانی گردش خون 2025 152 ضمیمه (1) در دست چاپ
2500-25 20250 الحمن اللب أمريكا
شكل اعمال توصیه های کلاس ACC٫AHA و سطح شواهد در استراتژیهای بالینی مداخلات درمانها یا آزمایشهای تشخیصی در مراقبت از بیمار به روزرسانی شده در دسامبر (۲۰۲۴)
کلاس (قدرت) توصیه
کلاس) (قوی)
سود>>> ریسک
عبارات پیشنهادی برای نوشتن توصیه نامه
توصیه می شود
آیا نشان داده شده است المفید موثر اسود مند است؟
باید انجام شود ٫ تجویز شهدانه روش دیگری انجام شود.
عبارات مقایسه ای اثربخشی
سطح کیفیت) شواهد
سطح الف
شواهد با کیفیت بالا از بیش از 1 RCT
متاآنالیزهای RCT های با کیفیت بالا
درمان استراتژی الف نسبت به درمان به ارجحیت دارد ٫ توصیه
می شود
توصیه ای با LOE C به این معنی نیست که توصیه ضعیف است. بسیاری از سوالات بالینی مهم که در دستور العمل ها به آنها پرداخته شده است. به کارآزمایی های بالینی نمی رسند. اگرچه RCTها در دسترس نیستند. اما ممکن است یک اجماع باليني بسيار واضح وجود داشته باشد که یک آزمایش با درمان خاص مفید یا مؤثر است.
پیامد با نتیجه مداخله باید مشخص شود یک پیامد بالینی بهبود یافته با افزایش
دقت تشخیصی یا اطلاعات پیش آگهی افزایشی)
ا برای توصیه های اثربخشی مقایسه ای (1) COR) و 2 فقط LOE A و (8) مطالعاتی که از استفاده از افعال مقایسه ای پشتیبانی می کنند. باید شامل مقایسه های مستقیم درمان ها با
استراتژی های مورد ارزیابی باشند.
ا روش ارزیابی کیفیت در حال تکامل است. از جمله استفاده از ابزارهای استاندارد. پرکاربرد و ترجیحا معتبر درجه بندی شواهد و برای بررسیهای سیستماتیک، ادغام یک
کمیته بررسی شواهد.
کار آزمایی تصادفی کنترل شده است . RCT تصادفی و R غیر تصادفی NR سطح شواهد: LOE داده های محدود 10 نظر متخصص EO نشان دهنده ی کلاس توصیه COR
کلاس آب (ضعیف)
انتخاب درمان الف به جای درمان به منطقی است.
اولویت قرار دارد.
سود ریسک
ا ممکن است الممكن است منطقی داشت.
عبارات پیشنهادی برای نوشتن توصیه نامه
ه ممکن است اسمکن است در نظر گرفته شود
سودمندی اثربخشی ناشناخته واضح ٫ نا مشخص است یا به خوبی اثبات
نشده است.
کلاس ۳ بدون مزيت (متوسط) (به طور
کلی، فقط برای استفاده در سطح A یا B)
عبارات پیشنهادی برای نوشتن توصیه نامه
ه توصیه نمی شود.
الديكاسيون ٫ مفيد ٫ موثر ٫ سود آور ندارد
نباید انجام تجویز یا موارد دیگر شود.
کلاس ۳: آسیب (قوی)
عبارات پیشنهادی برای نوشتن توصیه نامه
بالقوه مصر
ه طاعت آسیب می شود.
همراه با افزایش ابتلا مرگ و میر
نباید انجام تجویز یا موارد دیگر شود.
سود ریسک
ریسک سود
انجمن قلب آمریکا
Spanned with CamScanner
نکات برجسته ۲۰۲۵
شكل 2 توزیع COR و LOE به عنوان درصد از 760 توصیه کل در دستور العملهای ۲۰۲۵ AHA برای CPR و ECC
کلاس های توصیه
سطوح شواهد
3: No benefit (moderate) 7%
3: Harm (strong) 3%
A 1%
B-R 11%
2b (weak) 31%
1 (strong) 31%
C-EO 27%
Za (moderate) 28%
C-LD 38%
B-NR 23%
اختصارات EO، نظر متخصص LD داده های محدود NR غیر تصادفی: R تصادفی

نتایج درصد ۷۶۰ توصیه در زمینه های احیای قلبی ریوی پایه و پیشرفته بزرگسالان (ALS) احیای قلبی ریوی پایه و پیشرفته کودکان احیای نوزادان مراقبتهای پس از ایست قلبی علوم آموزشی احیا شرایط خاص و سیستم های مراقبتی است.
درباره توصیه ها
این واقعیت که تنها ۱۱ مورد (۱۴) از این ۷۶۰ توصیه بر اساس شواهد سطح A حداقل ۱ کارآزمایی بالینی تصادفی با کیفیت بالا [RCT) که توسط یک کارآزمایی با مطالعه ثبت شده با کیفیت بالا تأیید شده باشد هستند. چالشهای مداوم در انجام تحقیقات احیا با کیفیت بالا را نشان می دهد. برای تأمین بودجه و حمایت از تحقیقات احیا به یک تلاش هماهنگ ملی و بین المللی نیاز است.
هم فرآیند ارزیابی شواهد ILCOR و هم فرآیند تدوین دستور العملهای AHA تحت نظارت سیاستهای افشای سختگیرانه ای هستند که برای
شفاف سازی کامل روابط با صنعت و سایر موارد تضاد منافع و محافظت از این فرآیندها در برابر نفوذ بی مورد طراحی شده اند کارکنان AHA افشای تضاد منافع را از همه شرکت کنندگان پردازش کردند همه روسای گروههای نگارش دستورالعمل ها و حداقل ۵۰٪ از اعضای گروه نگارش دستورالعمل ها ملزم به
عاری بودن از هرگونه تضاد منافع بودند و همه روابط مرتبط در انتشارات دستورالعملهای مربوطه افشا می شوند.
اخلاق
احيا تصمیم گیری اخلاقی در
خلاصه ای از مسائل کلیدی و تغییرات عمده
در مقایسه با محتوای دستورالعمل های قبلی جدید است اگرچه ملاحظات اخلاقی اساسی آن تا حد زیادی با ملاحظاتی که در دستور العمل های قبلی وجود داشت، سازگار است.
اصول اخلاقی بنیادی
نیاز به تصمیم گیری برای شروع یا توقف تلاش های احیا و اینکه آیا این درمان ها پس از شروع ادامه یابند یا خاتمه بایند. امری رایج است. رویکرد پیش فرض در بسیاری از محیط ها شروع درمان است. اگر بیمار بخواهد در مواقع اضطراری از این مداخلات صرف نظر کند. ثبت یک برنامه مراقبت پیشرفته بسیار مهم است. دستورات قابل حمل برای درمانهای حفظ حیات بهترین روش برای انجام این کار هستند. هنگامی که خواسته های بیماران مستند نشده و آنها قادر به تصمیم گیری مستقل نیستند. جانشینان با استفاده از قضاوت جایگزین این کار را از طرف آنها انجام می دهند.
تصمیم گیری مشترک هنگام انتخاب از بین بیش از یک گزینه پزشکی معقول ترجیح داده می شود. این امر مستلزم آن است که (1) متخصصان مراقبتهای بهداشتی اطمینان حاصل کنند که بیمار و یا جانشین او وضعیت پزشکی فعلی بیمار را درک می کنند (2) متخصصان مراقبتهای بهداشتی گزینه های پزشکی موجود را شرح دهند (3) متخصصان مراقبتهای بهداشتی اهداف ارزش ها و ترجیحات بیمار را استخراج کنند (4) متخصصان مراقبت های بهداشتی توصیه ای مطابق با اهداف وارزشهای بیمار ارائه دهند (5) متخصصان مراقبت های بهداشتی از بیمار و یا جانشین او در انتخابشان حمایت کنند.
برای بزرگسالانی که دچار ایست قلبی شده اند. رویکرد پیش فرض شروع احیای قلبی ریوی (CPR) است مگر در مواردی که این کار خطر جدی آسیب جسمی برای متخصص مراقبت های بهداشتی ایجاد کند. علایم عینی مرگ غیر قابل برگشت وجود داشته باشد یا یک دستورالعمل پیشرفته مبنی بر رد درمان وجود داشته باشد. پذیرش درخواست های شفاهی خانواده برای خودداری از احیای قلبی ریوی یا عدم مخالفت آگاهانه تحت برخی شرایط اخلاقی است. پس از شروع قوانین از پیش تعیین شده برای خاتمه احیا می تواند درمان های ناکارآمد پزشکی را به حداقل برساند و عدالت توزیعی را ارتقا دهد. بیماران کودکان و نوزادان چالشهای اخلاقی منحصر به فردی را برای متخصصان مراقبتهای بهداشتی ایجاد می کنند. بررسی دقیق بیماران کودکان و نوزادان
اصول گرایی چارچوب غالب اخلاق پزشکی است. این یک فرآیند مشورتی است که بر چهار اصل اخلاقی هم ارز متمرکز است سودمندی، عدم آسیب رسانی احترام به استقلال و عدالت. سوالات اخلاقی را میتوان از دریچه هر اصل ارزیابی کرد و دیدگاه هایی را ارایه داد که می توانند در یک رویکرد کثرت گرایانه ترکیب شوند. سودمندی تصمیماتی را هدایت می کند. که به نفع بیماران است.
عدم آسیب رسانی تعهد اخلاقی برای آسیب نرساندن به بیماران است. احترام به خود مختاری بر احترام به حقوق افراد برای تصمیم گیری آگاهانه در مورد مراقبت از خود تمرکز دارد. عدالت
انصاف به ویژه رفتار منصفانه، عادلانه و مناسب با مردم.
اصول و چارچوب های اخلاقی دیگری نیز مرتبط هستند. از جمله اخلاق روایی استانداردهای مراقبت در بحران اخلاق فضیلت و کرامت این موارد دیدگاههای مکملی ارائه می دهند؛ اغلب ترکیبی از چارچوب ها و اصول می تواند به بهترین شکل به یک تعارض اخلاقی بپردازد.
تلاش برای سلامت و احیای عادلانه
هدف انجمن قلب آمریکا (AHA) مبنی بر بهبود سلامت قلب و عروق برای همه تا زمانی که نابرابری هایی که باعث نابرابری در نتایج مراقبتهای بهداشتی می شوند. از بین نروند به طور کامل محقق نخواهد شد. نابرابری های سلامت از عوامل اجتماعی تعیین کننده سلامت ناشی میشوند و هم کاملا قابل پیشگیری هستند و هم ریشه عمیقی در ساختارهای اجتماعی دارند. عدم اذعان و رسیدگی به این نابرابری ها باعث می شود. نابرابری های سیستمی بدون چالش باقی بمانند و نابرابری های مراقبتهای بهداشتی همچنان ادامه باید. به همین دلیل متخصصان مراقبت های بهداشتی و سازمان های آنها باید به طور فعال به نابرابری های ساختاری در عوامل اجتماعی تعیین کننده سلامت رسیدگی کنند و از این طریق نابرابری های ناشی از ایست می تواند قلبی و مراقبتهای اورژانسی قلبی عروقی را از بین ببرند
احیای قلبی ریوی (CPR) و احیای قلبی ریوی پس از ایست قلبی (ECC) در موقعیت های پرخطر و برنامه ریزی نشده رایج هستند. متخصصان و سازمان های مراقبتهای بهداشتی با تصمیمات چالش برانگیزی در سطح فردی و سیستمی مواجه هستند. این فصل مروری بر چارچوب های اخلاقی ارایه می دهد که تعهدات مشترک متخصصان و سازمانهای مراقبتهای بهداشتی را مشخص می کند و چارچوبهایی را ارائه می دهد که از طریق آنها میتوان تصمیمات دشوار را تجزیه و تحلیل کرد. دستورالعملهای قبلی بر توصیه های درمانی اخلاقی به عنوان مثال، توصیه آزمایشهای تشخیصی خاص برای هدایت پیش آگهی پس از ایست قلبی متمرکز بودند، اما بحث مفصلی در مورد اصول با ملاحظات اخلاقی اساسی ارایه نمی دادند فصل دستورالعمل های 2025 در مورد اخلاق
عمق کافی برای خوانندگان تا بتوانند مسایلی ارائه بحث روایی با تمرکز ویژه بر اخلاق با را که بیشتر در این حوزه با آنها مواجه می شوند. بررسی کنند.
چارچوب های اخلاقی متعدد غلبه ی تحقیقات و اجماع متخصصان در این گروه نوشتاری از این ضرورت حمایت می کنند که HCPها و سازمانهای آنها باید به طور فعال به نابرابری ها در عوامل اجتماعی تعیین کننده ی سلامت بپردازند و از این طریق نابرابری های ناشی از آن را در ایست قلبی و مراقبتهای اورژانسی قلبی عروقی از بین ببرند.
بررسی پیچیدگیهای فراوان در احیا از جمله ناتوانی بیمار در مشارکت در تصمیم گیری ها و چالشهای موجود در طیف سنی از نوزادان تا بیماران سالمند و بررسی اثرات بلند مدت CPR بر بیماران خانواده ها و متخصصان مراقبت های بهداشتی به طور یکسان
گروه نویسندگی مجموعه ای جامع از مرور فصل ساختارمندمتون را انجام داد. تمام مطالب این
انجمن قلب آمریکا
نکات برجسته ۲۰۲۵
احیای قلبی ریوی برون اندامی (ECPR) نمونه ی خاصی از یک درمان پیشرفته است که می تواند برای درمان بیماران بسیار گزینش شده مورد استفاده قرار گیرد. مسائل اخلاقی مرتبط شامل داده های محدود برای هدایت انتخاب بیمار دشواری اخذ رضایت آگاهانه هزینه بالا و استفاده از منابع با سوالات مرتبط با توزیع عادلانه و نقش این روشهای درمانی در گذار احتمالی از احیای ناموفق به احیای احتمالی عضو آسیب دیده است.
اهدایا قطع درمان های حیاتی
اهدای عضو و بافت باید در تمام بیمارانی که پس از دستگیری بر اساس معیارهای عصبی به سمت مرگ پیش می روند یا برای آنها قطع درمان های حیاتی برنامه ریزی شده است. در نظر گرفته شود. تصمیمات مربوط به مراقبت های پایان عمر باید قبل و مستقل از ارائه گزینه اهدای عضوبه بیمار یا جایگزین به نفع بیمار گرفته شود. مؤسسات باید فرآیندهایی را برای ارتقای اعتماد عمومی و جلوگیری از تضاد منافع ایجاد کنند.
سیستم ها از مراقبت
بقاپس از ایست قلبی نیازمند سیستم های یکپارچه ای از افراد پروتکل ها، سیاست ها و منابع به همراه جمع آوری و بررسی مداوم داده ها است. دستورالعملهای سیستم های مراقبتی از زنجیره واحد بقا در ایست قلبی شکل (3) پیروی می کنند که با پیشگیری و آمادگی برای احیا شروع می شود. سپس با شناسایی زودهنگام ایست قلبی ادامه می یابد و در نهایت احیای مؤثر تا مراقبت های پس از ایست قلبی، بقا و بهبودی ادامه می یابد بهینه سازی نتایج پس از ایست قلبی نیازمند سیستمهای مراقبتی کارآمد، چه در داخل و چه در خارج از بیمارستان و همچنین تعهد بهبود کیفیت در هر حلقه از زنجیره بقا است. به جمع آوری و تجزیه و تحلیل داده ها با هدف
متخصصان باید از سوگیریهای احتمالی خود آگاه باشند. در رویکرد خود در تصمیم گیری سنجیده عمل کنند و رویکردی سیستماتیک برای سنجش شواهد موجود به کار گیرند. پریشانی اخلاقی می تواند زمانی رخ دهد که شخصی در حال انجام CPR است به ویژه هنگامی که متخصصان مراقبتهای بهداشتی تلاش ها برای CPR را نامناسب می دانند. سازمانها باید سیاست ها و راهنمایی هایی برای احیا ارائه دهند و به متخصصان مراقبتهای بهداشتی در حل اختلافات و رسیدگی به پریشانی اخلاقی کمک کنند. مدیریت این موقعیتهای پیچیده نباید تنها بر عهده فرد باشد.
بیمارانی که از CPR جان سالم به در می برند. اغلب علایم ماندگاری را تجربه می کنند. سازمانهای مراقبتهای بهداشتی مسئولیت دارند که سیستمهای مراقبتی را برای بهینه سازی سلامت و رفاه طولانی مدت این بیماران توسعه دهند. ایست قلبی همچنین می تواند تأثیرات ماندگاری بر افراد عادی داشته باشد. اگرچه وظیفه اصلی متخصصان مراقبت های بهداشتی مراقبت از بیمار است. اما تعهدات اخلاقی به حمایت از خانواده ها مراقبان و سایر افرادی که بیمار را احاطه کرده اند گسترش می یابد. برای خانواده ها حضور در طول CPR می تواند غم و اندوه پیچیده را کاهش داده و پیامدهای روانی را و آموزش کافی را برای حمایت از این عمل تضمین کند. بهبود بخشد. مؤسسات باید سیاست هایی را مانع حضور خانواده شود تعریف کند و باید منابع تدوین کنند که شرایط یا ملاحظاتی را که می تواند
استانداردهای مراقبت در بحران استاندارد مراقبتهای پزشکی را در پاسخ به یک رویداد فاجعه اصلاح میکنند. استانداردهای بحران وظیفه متخصصان مراقبت های بهداشتی را نسبت به بیماران تغییر با کاهش نمی دهند. زیرا مسئولیتهای قانونی و اخلاقی آنها انجام همان اقدامی است که یک متخصص مراقبت های بهداشتی معقول در شرایط مشابه انجام می دهد. هنجارهای اخلاقی فایده گرایی و انصاف طراحی و اجرای استانداردهای بحران را که تلاش میکنند توزیع عادلانه منابع را فراهم کرده و سلامت عادلانه را ارتقا دهند. شکل می دهند.
در فصل های دستورالعملهای مربوطه یافت می شود.
در برخی شرایط یک یا چند درمان ممکن است هیچ فایده واقع بینانه ای برای یک بیمار خاص نداشته باشد. متخصصان مراقبت های بهداشتی از نظر اخلاقی موظف به ارایه این درمان هاحتی در صورت درخواست توسط جانشینان نیستند. این تصمیم چالش برانگیز است می تواند ذهنی باشد و ممکن است منجر به تضاد شود برای به حداقل رساندن احتمال اینکه دیدگاه ها و سوگیری های یک متخصص مراقبت های بهداشتی بر تعیین مزایا تاثیر بگذارد و برای محافظت از متخصصان مراقبت های بهداشتی در برابر پریشانی اخلاقی در صورت امکان این تصمیمات باید به یک کمیته نهادی یا مشاور اخلاق متکی باشد و مطابق با سیاست های نهادی انجام شود.
سایر مباحث اخلاقی
تحقیقات احیا چالشهای منحصر به فردی را ایجاد می کند. در سناریوهای احیا، بیماران مبتلا به اورژانسهای تهدید کننده زندگی اغلب فاقد ظرفیت هستند بازههای درمانی محدودی برای مداخله وجود دارد و واکنشهای عاطفی جانشینان مانع از رضایت آگاهانه معمول می شود. مسیرهای اخلاقی برای تحقیق در این شرایط شامل استثنا از رضایت آگاهانه چشم پوشی از رضایت آگاهانه و رضایت آگاهانه احتمالی است. هیئت های بررسی نهادی نه محققان، مسیرهای نظارتی مناسب را تعیین می کنند. دور زدن این الزامات برای فعالیت هایی که تعاریف شناخته شده تحقیقات بالینی را برآورده می کنند. غیر اخلاقی است.
می تواند تأثیر ماندگاری بر سلامت جسمی و روانی متخصصان مراقبتهای بهداشتی داشته باشد. انجمن قلب آمریکا معتقد است که متخصصان مراقبتهای بهداشتی که اقدامات اخبارا انجام میدهند باید از آسیب های جسمی محافظت شوند. متخصصان مراقبت های بهداشتی همچنین وظایفی در ظرفیت های حرفه ای خود برای ارایه درمان دارند. توصیه های مبتنی بر شواهد نمی توانند به طور کامل هر سناریو یا شرایط بالینی را پوشش دهند. هنگام تفسیر راهنماییها در متن مراقبت های بهداشتی ECC
نتایج
توصیه های جدید و به روز شده ی اصلی
پیشگیری از IHCA
۲۰۲۵ (جدید) اجرای جلسات ایمنی برای بهبود آگاهی موقعیتی در سناریوهایی که شامل بیماران بستری پر خطر است و کاهش وخامت حال آنها می تواند در کاهش میزان ایست قلبی مؤثر باشد.
چرا دو پروژه بهبود کیفیت مشاهده ای چند مرکزی که بسته ای از اقدامات پیشگیرانه برای ایست قلبی را اجرا میکنند که شامل جلسات ایمنی پیرامون بیماران پرخطر است. میزان IHCA را در بخشهای مراقبتهای ویژه قلب کودکان و عمومی کاهش داد.
دسترسی عمومی به نالوکسان
۲۰۲۵ ( جدید سیاستهای عمومی باید امکان نگهداری استفاده و مصونیت از مسئولیت مدنی و کیفری ناشی از تجویز نالوکسان با حسن نیت توسط امدادگران غیر حرفه ای را فراهم کنند.
۲۰۲۵ (جدید) برنامه های توزیع نالوکسان می تواند برای افزایش دسترسی به نالوکسان در بین امدادگران غیر حرفه ای و کاهش مرگ و میرناشی از مصرف بیش از حد مواد افیونی مفید باشد.
چرا مطالعات مشاهده ای که تأثیر قوانینی را بررسی کرده اند که نالوکسان را به راحتی در دسترس قرار میدهد و از امدادگران غیر حرفه ای در برابر پیگرد قانونی به دلیل نگهداری یا استفاده از آن با حسن نیت محافظت می کند.
خلاصه ای از مسائل کلیدی و تغییرات عمده
اکنون به متصدیان ارتباطات از راه دور توصیه های متفاوتی برای دستورالعمل های احیای قلبی ریوی بزرگسالان و کودکان ارای به میشود این دستور العمل ها قرار است. امدادگران غیر حرفه ای را راهنمایی کنند تا
برای بزرگسالان از احیای قلبی ریوی دستی و برای کودکان از احیای قلبی ریوی مرسوم شامل تنفس مصنوعی استفاده کنید. چارچوب «برو نرو» به عنوان روشی مؤثر برای تشخیص OHCA مجدداً تاکید می شود.
توصیه های گزارش گیری بالینی با رویکردی جدید مجددا تکرار می شوند. توصیه در مورد گنجاندن گزارش گیری فوری ) گرم و تأخیری (سرد) پس از وقایع CPR
توصیه های جدیدی در مورد ترکیب تیم احیا در داخل و خارج از بیمارستان ارایه شده است.
در مورد زمان انتقال بیماران با احیای مداوم و بازگشت گردش خون خود به خودی (ROSC) پس از آن عدم قطعیت وجود دارد. این موضوع در چندین بخش دانش که در صحنه حادثه پوشش داده میشوند. مورد بررسی قرار گرفته است.
احیا در مقابل انتقال با CPR مداوم)، انتقال برای ECPR و انتقال بین مراکز به مراکز ایست قلبی بخشهای دانش اخیر تلاش می کنند تا ملاحظات مهم سیستمی را در مراکز ایست قلبی و مراکز ECPR مورد بررسی قرار دهند.
توصیه های جدیدی در مورد ایجاد یک سیستم مراقبتی برای تضمین بهبودی مطلوب پس از احیا برای بازماندگان ایست قلبی ارایه شده است.
یک زنجیره بقا واحد برای اعمال به ایست قلبی داخل بیمارستانی (THCA) بزرگسالان و کودکان وایست قلبی خارج از بیمارستان (OHCA) در نظر گرفته شده است. در ایجاد این زنجیره واحد، اذعان شده است که قبل از ایست قلبی پیشگیری و آمادگی می تواند هم از نیاز به احیا جلوگیری کند و هم آن را بهینه سازد.
چندین توصیه در یک بخش دانش که به ابتکارات جامعه برای بهبود پاسخ امدادگران غیر حرفه ای به OHCA اختصاص داده شده است تجمیع شده اند. در اینجا خواننده توصیه هایی در مورد رویکردهای مبتنی بر سیستم با هدف افزایش آگاهی جامعه از ایست قلبی و نقش حیاتی امدادگران غیر حرفه ای خواهد یافت.
استفاده از احیای قلبی ریوی (CPR) و دفتر بلاتور خارجی خودکار توسط امدادگر
توصیه هایی برای کودکان و بزرگسالان در مورد استفاده از سیستم های هشدار اولیه و واکنش سریع یا
تیم های فوریتهای پزشکی برای پیشگیری از IHCA با هم ترکیب شده اند. و توصیه دیگری در مورد استفاده از تجمعات ایمنی برای پیشگیری از THCA ارایه شده است.
سیاستهایی برای تسهیل دسترسی عمومی به نالوکسان اکنون در کنار دسترسی عمومی به
دفیبریلاسیون زیرا هر دو پتانسیل نجات جان انسان ها را دارند.
شکل زنجیره بقا در ایست قلبی
بازیابی و نقا
مزار عمل سب
ا پیشرفته احيا
دفیبریلاسیون
اندای علی رهای با انشبت بالا
شناخت و فعال سازی اضطراری
انجمن قلب آمریکا
نکات برجسته ۲۰۲۵
سیستم های مراقبت برون تنی
۲۰۲۵ ( جدید منطقی است که مراکز دارای برنامه های ECPR معیارهای انتخاب بیمار را تدوین و مرتبا ارزیابی مجدد کنند تا بقای ایست. قلبی را به حداکثر برسانند دسترسی عادلانه را تضمین کنند و بی فایده بودن را محدود کنند.
۲۰۲۵ (جدید): منطقی است که پزشکانی که کانولاسیون ECPR محیطی بزرگسالان را انجام می دهند. در تکنیک پوستی تجربه داشته باشند.
۲۰۳۵ (جدید) یک رویکرد منطقه ای به ECPR برای بهینه سازی نتایج و استفاده از منابع منطقی است.
۲۰۲۵ (جدید) انتقال سریع حین ایست قلبی برای ECPR ممکن است برای بیماران بزرگسال OHCA محدود و بسیار منتخب در نظر گرفته شود.
چرا و فشردگی منابع انتخاب دقیق بیمار را می طلبد OHCA به منابع زیادی نیاز دارد و به تیم های متخصص و آموزش دیده نیاز دارد. این عوامل منطقه ای سازی را جذاب می کند اما نیاز به انتقال داخل بازداشتگاهی در شرایط ECPR
اهدای عضو
۲۰۳۵ (جدید): مؤسسات باید سیستم های مراقبتی متمرکز بر تسهیل و ارزیابی اهدای عضو پس از ایست قلبی را مطابق با الزامات قانونی و نظارتی محلی توسعه دهند.
چرا سیاست هایی که با هدف افزایش اهدای عضو اتخاذ میشوند در سطح بین المللی متفاوت هستند و ارتباط نزدیکی با ارزش ها و فرهنگ ملتی دارند که در آن اجرا می شوند.
بهبود روند بهبودی پس از ایست قلبی
۲۰۲۵ (جدید) بهبودی و پیامدهای عملکردی بلند مدت بازماندگان ایست قلبی احتمالا از استفاده از سیستم های یکپارچه ای که بیماران را قبل از ترخیص ارزیابی میکنند. نیازهای آنها را پس از ترخیص مجددا ارزیابی می کنند و در طول بهبودی به طور مداوم به این نیازها رسیدگی می کنند. بهره مند خواهند شد.
و همچنین برنامه هایی که با هدف توزیع نالوکسان در جوامع انجام می شوند، عموماً با کاهش مرگ و میر همراه هستند.
چرا مطالعات نشان میدهد که بهینه سازی احیای OHCA نیازمند اندازه کافی تیم برای اجرای نقشهای حیاتی و آموزش کافی برای ارایه مدیریت پیشرفته است.
ابتکارات اجتماعی برای بهبود پاسخ امدادگران غیر حرفه ای به OHCA
ترکیب تیم تدوین کد درون بیمارستانی
۲۰۲۵ (جدید) تیم های تدوین کد در بیمارستان باید شامل اعضایی با آموزش ALS باشند.
۲۰۲۵ (جدید) تیم های کد تعیین شده یا اختصاصی با نقش های کاملاً تعریف شده تخصص های متنوع و آموزش کافی که شامل شبیه سازی نیز میشود می تواند در بهبود نتایج بیمار پس از IHCA مفید باشد.
چرا مشابه تیم های OHCA تیم های کد THCA از آموزش پیشرفته و نقش های تعریف شده با آموزش مبتنی بر شبیه سازی برای پشتیبانی از اعضای تیم در آن نقشها بهره مند می شوند.
۲۰۲۵ به روز رسانی شده اجرای مجموعه ای از ابتکارات اجتماعی یک استراتژی منطقی برای بهبود پاسخ امدادگران غیر حرفه ای به OHCA است.
۲۰۲۵ (جدید) افزایش دسترسی به آموزش های تحت هدایت مربی در جوامع می تواند در بهبود پاسخ امدادگران غیر حرفه ای به OHCA مؤثر باشد.
۳۰۲۵ (جدید) می توان کمپین های رسانه های جمعی را همه جمعیت ها در نظر گرفت. برای ترویج یادگیری مهارتهای احیای قلبی ریوی (CPR) در
۲۰۲۵ (جدید) ممکن است برای جوامع منطقی باشد که سیاستهایی را اجرا کنند که نیاز به صدورگواهینامه CPR در عموم مردم داشته باشد.
احیای OHCA در محل
چرا بهبود پاسخ امدادگران غیر حرفه ای نیازمند یک رویکرد چندوجهی است و شواهد موجود از اثر بخشی مداخلات متعدد پشتیبانی می کند.
۲۰۲۵ (جدید) سیستمهای اورژانس پزشکی باید برای انجام عملیات پایان دادن به احیا در محل حادثه آماده باشند. این امر مستلزم آن است که متخصصان اورژانس پزشکی آموزش های لازم در مورد اعلام مرگ را ببینند.
۳۰۳۵ (جدید) اولویت دادن به احیای در محل با تمرکز بر دستیابی به بازگشت هوشیاری به حالت اولیه (ROSC) پایدار قبل از شروع انتقال برای اکثر بزرگسالان و کودکانی که دچار ایست قلبی خارج از بیمارستان (OHCA) می شوند. می تواند در صورت عدم وجود شرایط خاص مفید باشد.
چرا ماندن در صحنه برای کل عملیات احیا ناگزیر منجر به مرگ بسیاری خواهد شد. بنابراین آموزش در مورد زمان پایان دادن به تلاش ها و نحوه اطلاع رسانی به خانواده برای ارائه مراقبت دلسوزانه و جلوگیری از فرسودگی شغلی بسیار
مهم است. تلاش برای انتقال بیماران به بیمارستان در حالی که احیای قلبی ریوی (CPR) در حال انجام است کیفیت احیای قلبی ریوی را به خطر می اندازد و میتواند ایمنی امدادگران را به خطر بیندازد و باید برای موقعیت هایی که اعتقاد بر این است که شانس زنده ماندن بیمار را به میزان قابل توجهی بهبود میبخشد. در نظر گرفته
گزارش گیری بالینی
۲۰۲۵ جدید گنجاندن گزارش گیری فوری و با تأخير منطقی است و ممکن است فرصت های مختلفی را برای بهبود سیستم شناسایی کند.
باشد. چرا مطالعاتی که به بررسی گزارش گیری می پردازند. از روشهای فوری و تأخیری استفاده می کنند. اگرچه برتری هیچ کدام ثابت نشده است. و استفاده از هر دو ممکن است مزایایی داشته
ترکیب تیم OHCA
۲۰۲۵ (جدید) حضور یک پزشک متخصص در سطح پشتیبانی پیشرفته حیات (ALS) در طول احیای فرد مشکوک به OHCA می تواند مفید باشد.
۲۰۲۵ (جدید) منطقی است که اطمینان حاصل شود. شود که سیستم های خدمات پزشکی اورژانس (EMS) از اندازه تیمی کافی برای دستیابی به نقش های مجزا در تیم برخوردارند.
چرا توانبخشی بازماندگان ایست قلبی می تواند پیامدهای بلند مدت را بهبود بخشد.
می آید. اما اجرای آن مستلزم هماهنگی یک تیم چندرشته ای است که ارائه دهندگان خدمات درمانی را هم در داخل و هم در خارج از بیمارستان دربر می گیرد.
اگر ضربان قلب با تهویه با ماسک صورت افزایش نیاید، ممکن است به لوله نیاز باشد.
دوشیدن بند ناف سالم در مقایسه با بستن زودهنگام بند ناف با کاهش میزان حمایت قلبی تنفسی انسفالوپاتی ایسکمیک هیپوکسیک متوسط تا شدید و استفاده از هیپوترمی درمانی همراه بود.
الگوریتم ها و ابزارهای بصری
الگوریتم احیای نوزاد (شکل (۳) به روز شده است.
۲۰۲۵ به روز رسانی شده برای نوزادانی که با سن بارداری کمتر از ۳۷ هفته متولد می شوند و نیازی به احیای فوری ندارند در مقایسه با بستن فوری بند ناف به تعویق انداختن بستن بند ناف حداقل به مدت ۶۰ ثانیه توصیه می شود.
چرا متاآنالیزها نشان داده اند که نوزادان نارسی که به مدت ۶۰ ثانیه یا بیشتر بند نافشان به تعویق افتاده بود در مقایسه با نوزادانی که بلافاصله بند نافشان بسته شده بود در مقایسه با نوزادانی که بلافاصله بند نافشان بسته شده بود. کاهش مرگ ومیر داشتند.
تهویه و فشار مثبت مداوم راه هوایی
۲۰۲۵ به روزرسانی شده برای نوزادان تازه متولد شده، حداکثر فشار باد شدن اولیه ۲۰ تا ۳۰ سانتی متراب منطقی است و برای ایجاد تهویه مؤثر می توان این حداکثر فشار باد شدن را تنظیم کرد.
چرا مطالعات مشاهده ای روی نوزادان نارس و رسیده حداکثر فشارهای باد شدن تا 30 سانتی متراب یا بیشتر را گزارش کرده اند که مربوط به حجم های جاری است که برای تهویه نوزاد کافی در نظر گرفته می شوند. فشارها را می توان با دستیابی به تهویه مؤثر تنظیم کرد.
۲۰۲۵ به روزرسانی شده منطقی است که در نوزادان تازه متولد شده تهویه با سرعت 30 تا 60 بار در دقیقه انجام شود.
چرا یک مطالعه مشاهده ای گزارش داد که تهویه یا سرعت 30 تا 60 در دقیقه منجر به حجم های جاری تحویلی بین 5 میلی لیتر بر کیلوگرم و 10 میلی لیتربر کیلوگرم می شود. یک مطالعه مشاهده ای روی نوزادان نارس و رسیده گزارش داد که سرعت باد شدن 30 در دقیقه با بالاترین میزان دفع دی اکسید کربن همراه است.
۲۰۲۵ (جدید) لارنگوسکوپی ویدیویی می تواند برای نوزادان تازه متولد شده ای که نیاز به لوله گذاری داخل نای دارند. مفید باشد.
جران در یک متاآنالیز از 6 کارآزمایی بالینی تصادفی
نئوناتال لایف پشتیبانی
سالانه حدود ۴ میلیون تولد در ایالات متحده و کانا دارخ می دهد. از هر ۱۰ تا ۲۰ نوزاد، یک نوزاد برای گذار از محیط پر از مایع رحم به اتاق پر از هوا به کمک نیاز دارد ضروری است که هر نوزاد تازه متولد شده که به این مراقبت نیاز دارد. یک متخصص مراقبتهای بهداشتی داشته باشد که برای نقشی که به تسهیل این گذار اختصاص داده شده است. آموزش دیده و مجهز باشد.
براهمیت مدیریت بند ناف در بدو تولد تأکید کنید. جدول اشباع اکسیژن هدف از ۲ دقیقه شروع میشود زیرا به تعویق انداختن بستن بند ناف به مدت ۶۰ ثانیه یا بیشتر به این معنی است که اشباع اکسیژن در ۱ دقیقه به طور معمول به دست نخواهد آمد. الکتروکاردیوگرافی قبل از فشردن قفسه سینه توصیه می شود.
پیامدهای نوزادی تحت تأثیر کلیت زمینه ای که احیای نوزاد در آن رخ می دهد. از جمله سیستمهای مراقبت قبل، حین و بعد از تولد. قرار می گیرد. زنجیره مراقبت از نوزاد (شکل (5) چارچوبی برای پرداختن به عناصر ضروری سیستم مراقبتهای بهداشتی برای افزایش سلامت نوزاد فراهم می کند.
خلاصه ای از مسائل کلیدی و تغییرات عمده
ه زنجیره مراقبت از نوزاد با مراقبت های دوران بارداری شروع میشود و تا بهبودی و پیگیری مناسب در دوران پس از زایمان ادامه می یابد. دوره پس از زایمان
توصیه های جدید و به روز شده ی اصلی
مدیریت بند ناف
(۲۰۲۵ به روزرسانی شده برای نوزادان رسیده ای که نیاز به احیای فوری ندارند. به تعویق انداختن بستن بند ناف به مدت حداقل ۶۰ ثانیه در مقایسه با بستن فوری بند ناف می تواند مفید باشد.
چرا متاآنالیزها نشان داده اند که شاخص های هماتولوژیک و وضعیت آهن در دوران نوزادی با به تعویق انداختن کلامپ بند ناف بهبود می یابند. مطالعات اخیر که این تعویق را در مقایسه با کلامپ زودهنگام بند ناف به ۶۰ ثانیه افزایش داده اند. این یافته ها را تأیید کرده اند.
۲۰۲۵ (جدید) برای نوزادان رسیده و غیر سرحال و نوزادان نارس با سن حاملگی ۳۵ هفته یا بیشتر دوشیدن سالم بند ناف در مقایسه با بستن فوری بند ناف ممکن است منطقی باشد.
چرا یک کارآزمایی تصادفی کنترل شده بزرگ روی نوزادان غیر سر حال با سن بارداری ۳۵ تا ۲۲ هفته گزارش داد که
احیای نوزاد نیازمند پیش بینی و آمادگی توسط متخصصان مراقبت های بهداشتی است که به صورت فردی و تیمی آموزش می بینند.
اکثر نوزادان تازه متولد شده را می توان در طول مدت زمان به تعویق انداختن بریدن بند ناف به مدت ۶۰ ثانیه با بیشتر ارزیابی و تحت نظر داشت و می توان پس از تولد. تماس پوست به پوست را با والدین حفظ کرد.
شده ای که نیاز به احیا دارند، اولویت دارد. تهویه مؤثر ریه ها در نوزادان تازه متولد
برخی توصیه های جدید، مانند وضعیت قرارگیری برای فشردن قفسه سینه، زمان قرار دادن پالس اکسی متر و گام های اصلاحی تهویه، اقداماتی هستند که ممکن است از قبل به طور معمول انجام شوند اما با بررسی آخرین شواهد اضافه شده اند.
مراحل اصلاحی تهویه که شامل استفاده از راه هوایی جایگزین مانند ماسک حنجره ای یا لوله تراشه می شود
شامل لوله گذاری لارنگوسکوپی ویدیویی در مقایسه با لارنگوسکوپی سنتی منجر به افزایش موفقیت لوله گذاری شد. لارنگوسکوپی سنتی همچنان یک روش معقول برای دستیابی به لوله گذاری داخل نای است.
اکسیژن
ماساژ قفسه سینه
بهبودی
۲۰۲۵ (جدید) ممکن است منطقی باشد که فشار را روی یک سوم پایینی جناغ سینه وارد کنید و هنگام فشردن قفسه سینه در نوزادان تازه متولد شده مراقب باشید که بالای زاینده زایفوی بد باشد.
چرا یک مطالعه کالبد شکافی روی نوزادان و کودکان خرد سال نشان داد که اعمال فشار بر قسمت میانی جناغ سینه با پارگی کبد همراه نیست. پارگیهای سطحی کپسول کبد هنگام اعمال فشار بر زای ده زایفوئید ایجاد شد و تمام بیمارانی که همزمان تحت فشار قفسه سینه و شکم یا فقط تحت فشار شکم قرار گرفتند. دچار پارگی کند شدند. مطالعات رادیوگرافی قفسه سینه نشان میدهد که قلب در بیشتر نوزادان زیر یک سوم پایینی جناغ سینه قرار دارد.
۲۰۲۵ (جدید) برای نوزادان تازه متولد شده که تحت حمایت تنفسی یا اکسیژن کمکی قرار می گیرند باید در اسرع وقت پالس اکسیمتر نصب شود.
چرا قرار دادن پالس اکسی متر در اوایل احیا منجر به اندازه گیری زودتر اشباع اکسیژن برای راهنمایی درمان میشود. در مطالعات مشاهده ای میانگین زمان برای به دست آوردن پالس اکسی متراز ۲۳۸ تا ۲۶۰ ثانیه متغیر بود و در نوزادان نارس در مقایسه با نوزادان رسیده طولانی تر بود.
۲۰۳۵ به روز رسانی شده در نوزادان نارسی که باسن حاملگی کمتر از ۳۲ هفته متولد می شوند و درید و تولد از حمایت تنفسی برخوردار هستند. ممکن است شروع با اکسیژن ۳۰ تا ۱۰۰٪ منطقی
هنگام فشردن قفسه سینه نوزادان، هر ۳ تا ۵ دقیقه کمپرسورها را عوض کنید و در حین ۲۰۲۵ (جدید) ممکن است منطقی باشد که ارزیابی ضربان قلب کمپرسورها را تغییر دهید.
چرا فشرده سازی قفسه سینه با کیفیت بالا شامل عوامل متعددی از جمله نسبت بهینه فشرده سازی به تهویه سرعت کافی، عمق کافی فشرده سازی و بازگشت کامل بین فشرده سازی ها است. مطالعات روی مانکن نوزادان نشان میدهد که کیفیت فشرده سازی می تواند در صورت انجام فشرده سازی توسط یک پزشک 2 تا 5 دقیقه کاهش یابد.
۱۰
چرا تجزیه و تحلیل مطالعات موجود برای این جمعیت منجر به نتیجه گیریهایی شده است که با نتایج یک متاآنالیز در سطح مطالعه از 10 RCT که هیچ تفاوتی در مرگ و میر کوتاه مدت در هنگام پایین بودن غلظت اولیه اکسیژن در مقایسه با زمانی که بالا بود با اکسیژن پایین که عموما در این مطالعات 21 تا 30 و اکسیژن بالا 60% تا 100% در نظر گرفته می شود نشان نمی دهد در تضاد است. یک متا آنالیز اخیر داده های فردی بیمار نشان داد که غلظت اولیه بالای اکسیژن 90 تا 100 در مقایسه با غلظت اولیه پایین اکسیژن 21 تا 30% با مرگ و میر کمتری همراه است. غلظت اکسیژن را میتوان با دستیابی به اهداف کاهش داد.
۲۰۲۵ (جدید) استفاده از ماسک حنجره ای به عنوان جایگزینی برای لوله گذاری داخل نای برای نوزادان تازه متولد شده با سن حاملگی ۳۲٫۰٫۷ هفته یا بیشتر که تهویه از طریق ماسک صورت برای آنها ناموفق است. منطقی است.
جای لوله گذاری داخل نای پس از عدم موفقیت چرا در ۴ کارآزمایی تصادفی کنترل شده هیچ تفاوت معنی داری در زمان جاگذاری یا موفقیت اولین تلاش زمانی که از ماسک حنجره ای راه هوایی سوپرا گلوتیک به عنوان وسیله ثانویه به تهویه با ماسک صورت استفاده شد. وجود نداشت. در ۱ مطالعه مشاهده ای استفاده از باشد. ماسک حنجره ای به جای لوله تراشه با کاهش بستری در بخش مراقبتهای ویژه نوزادان همراه بود.
۲۰۲۵ (جدید) ممکن است منطقی باشد که برای شود. نوزادانی که در سن حاملگی ۳۲٫۰٫۷ هفته یا بیشتر متولد می شوند به جای ماسک صورت از ماسک حنجره ای به عنوان رابط اصلی برای تهویه استفاده
چرا یک متاآنالیز از 6 کارآزمایی تصادفی کنترل شده نشان داد که استفاده از ماسک حنجره ای در مقایسه با استفاده از ماسک صورت احتمال عدم بهبود با دستگاه تعیین شده و میزان لوله گذاری داخل نای را کاهش می دهد. مدت زمان تهویه و زمان رسیدن ضربان قلب به بیش از 100 در دقیقه با ماسک حنجره ای کوتاه تر بود.
انجمن قلب آمریکا
نکات برجسته ۲۰۲۵
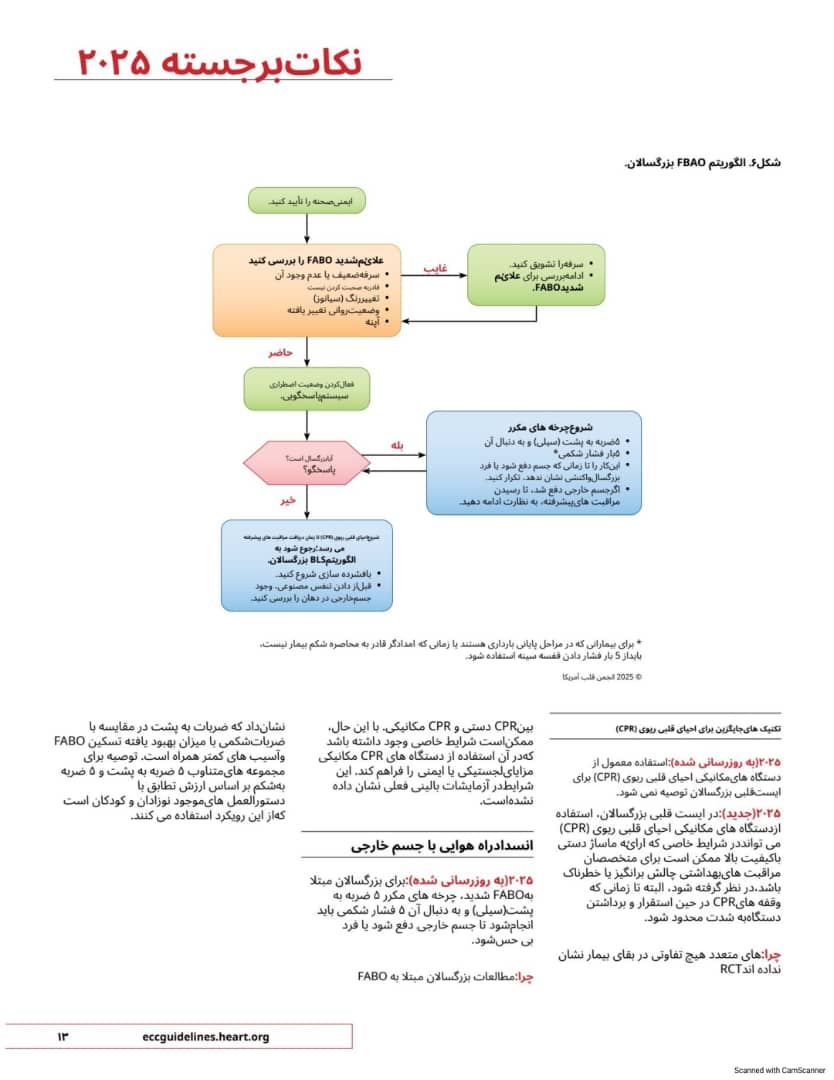
و ادار کردن بیمار به سرقه یا در صورت شدید بودن توسط امدادگران غیر حرفه ای با استفاده از فشار قفسه سینه با شکم یک مطالعه مشاهده ای اخیر در مورد FBAO بزرگسالان و کودکان نشان می دهد که با استفاده از ضربات پشت به جای فشار شکمی، دفع جسم خارجی بهبود می یابد. برای ایجاد هماهنگی برای اهداف آموزشی و در غیاب داده های ضعیف تر از کودکان مدیریت FBAO شدید در کودکان اکنون با یک سری ضربات پشت به جای فشار شکمی آغاز می شود. چرخه های مکرر ۵ ضربه به پشت و به دنبال آن ۵ فشار شکمی تا زمانی که انسداد برطرف شود یا کودک بی پاسخ شود، انجام می شود.
۲۰۲۵ به روزرسانی شده برای نوزادان مبتلا به FABO شدید باید چرخه های مکرر ۵ ضربه به پشت به طور متناوب با ۵ فشار قفسه سینه انجام شود تا جسم خارجی دفع شود با نوزاد بی پاسخ شود.
چرا با توجه به احتمال آسیب به اندام های شکمی فشار شکمی برای نوزادان توصیه نمی شود. تکنیک فشار باشنه یک دست برای فشار قفسه سینه اکنون برای نوزادان مبتلا به FBAO شدید توصیه می شود. در حالی که تکنیک فشار باشنه یک دست برای فشار قفسه سینه شبیه فشرده سازی قفسه سینه است که به عنوان بخشی از CPR استفاده میشود. هیچ تمرکزی بر سایر اجزای فشرده سازی قفسه سینه با کیفیت بالا (مانند سرعت عقب نشینی وجود ندارد. بنابر این اصطلاح فشرده سازی قفسه سینه استفاده نمی شود.
پایه بزرگسالان پشتیبانی لایف
در طول همه گیری کووید ۱۹ کاهش یافته است IHCA و OHCA و بقا تا ترخیص در بین مناطق جغرافیایی وجود دارد بقا برای بزرگسالان پس از EMS سالانه صدها هزار نفر را در ایالات متحده تحت تأثیر قرار میدهند. تفاوت قابل توجهی در میزان احیای قلبی ریوی توسط امدادگر غیر حرفه ای استفاده از دفیبریلاتور خارجی خودکار عمومی زمان پاسخ IHCA و OHCA
باید به حداقل برسد و مکث در فشردن قفسه سینه باید کمتر از 10 ثانیه باشد.
چرا شواهد حاصل از یک ثبت گروهی مشاهده ای چند ملیتی و چند مؤسسه ای نشان داد که افزایش دفعات و مدت مکت در CPR به طور قابل توجهی با احتمال کمتر دستیابی به ROSC مرتبط است.
توالی احیا
۲۰۳۵ به روزرسانی شده برای نوزادان امدادگران باید جناغ سینه را با کف یک دست یا با استفاده از تکنیک حلقه کردن دو انگشت شست دستها فشار دهند. اگر امدادگر نمی تواند قفسه سینه را به صورت فیزیکی حلقه کند، توصیه میشود قفسه سینه را با کف یک دست فشار دهد.
چرا بررسیهای سیستماتیک و متاآنالیزهای حاصل از مطالعات شبیه سازی نشان می دهد. که تکنیک دو انگشت شست و حلقه کردن دست ها تکنیک برتر برای اعمال فشار به نوزادان در مقایسه با تکنیک دو انگشت است. به ویژه برای دستیابی به عمق کافی در یک مطالعه ثبت مشاهداتی آینده نگر چند مرکزی تکنیک تک دست
این تکنیک در نوزادان منجر به عمق فشرده سازی بیشتری نسبت به تکنیک دو انگشت شست شد. بدون اینکه تفاوتی در میزان فشرده سازی قفسه سینه بین موقعیت های دست وجود داشته باشد. تکنیک دو انگشت به ندرت در این مطالعه مورد استفاده قرار گرفت، اما در صورت استفاده هیچ یک از بخش های فشرده سازی قفسه سینه با دستورالعمل های AHA مطابقت نداشتند. با توجه به این موضوع تکنیک باشته یک دست با دو انگشت شست - حلقه کردن دست ها برای نوزادان توصیه می شود. تکنیک دو انگشت که مدت ها برای احیای قلبی ریوی نوزادان استفاده می شد. دیگر توصیه نمی شود.
انسداد راه هوایی با جسم خارجی
۲۰۲۵ به روزرسانی شده برای کودکانی که انسداد شدید راه هوایی ناشی از جسم خارجی (FBAO دارند باید چرخه های مکرر ۵ ضربه به پشت به همراه ۵ فشار شکمی به طور متناوب انجام شود تا جسم خارجی دفع شود یا کودک دیگر واکنشی نشان ندهد به الگوریتم به روز شده
مراجعه کنید).
چرا بسیاری از FBAD ها با اجازه دادن به آنها معاف می شوند.
11
اطفال زندگی پایه پشتیبانی
هر ساله در ایالات متحده، بیش از ۷۰۰۰ مورد OHCA و تقریبا ۲۰۰۰۰ IHCA در نوزادان و کودکان رح می دهد. علیرغم افزایش بقا و میزان نسبتا خوب نتایج عصبی مطلوب پس از IHCA در کودکان میزان بقا از OHCA در کودکان به ویژه در نوزادان، همچنان پایین است. زنجیره بقا نیازمند تلاشهای هماهنگ متخصصان پزشکی در رشته های مختلف و در مورد OHCA از سوی امدادگران غیر متخصص متخصصان ارتباطات از راه دور و امدادگران اورژانس است.
خلاصه ای از مسائل کلیدی و تغییرات عمده
ایست قلبی در نوزادان و کودکان معمولا ناشی از علت اولیه قلبی نیست بلکه به طور معمول نتیجه نارسایی تنفسی پیشرونده یا شوک است.
با توجه به ماهیت ثانویه اغلب ایست های قلبی کودکان تشخیص زودهنگام نوزاد یا کودک بد حال توسط مراقب، آموزش احیای قلبی ریوی به امدادگر غیر حرفه ای و دسترسی سریع به مراقبت های اورژانسی برای بهبود پیامدها بسیار مهم است.
ه احیای قلبی ریوی با کیفیت بالا و دفیبریلاسیون زودهنگام برای ریتم های قابل شوک در کنار هم سنگ بنای درمان ایست قلبی کودکان هستند و برای مؤثر بودن سایر درمان ها باید برای همه بیماران ارایه شوند.
توصیه های جدید و به روز شده ی اصلی
اجزای CPR با کیفیت بالا
۳۰۲۵ (جدید) برای نوزادان و کودکانی که دچار ایست قلبی شده اند وقفه در احیای قلبی ریوی (CPR)
نسبت فشرده سازی به تهویه
فعال سازی سیستم EMS و دریافت دفیبریلاتور خارجی خودکار علاوه بر شروع ماساژ قفسه سینه.
۲۰۲۵ به روزرسانی شده منطقی است که امدادگران غیر حرفه ای و متخصصان مراقبت های بهداشتی CPR را با چرخه های ۳۰ ماساژ قلبی و به دنبال آن ۲ تنفس مصنوعی قبل از قرار دادن راه هوایی پیشرفته مثلا راه هوایی سوپرا گلونیک یا لوله تراشه انجام دهند.
یک الگوریتم جدید برای مدیریت FBAO بزرگسالان (شکل (6) اضافه شده است تا رویکرد استفاده از ضربات به پشت به عنوان مانور اولیه و به دنبال آن فشار شکمی را نشان دهد. برای بیمارانی که انسداد شدید دارند. از امدادگر خواسته میشود سیستم واکنش اضطراری را فعال کند زیرا به محض اینکه فرد بیهوش شود. می تواند به سرعت به سمت ایست قلبی پیش
چرا اکثر مطالعات هیچ تفاوتی در پیامدهای بیمار بین CPR منقطع با مکث های تهویه و ماساژ مداوم قفسه سینه گزارش نمی کنند. با این حال شواهد اخیر نشان داده است که تهویه اغلب کافی نیست؛ استفاده از CPR با چرخه های 30
ماساژ قلبی و به دنبال آن ۳ تنفس مصنوعی بر خلاف ماساژ قلبی مداوم به امدادگر اجازه می دهد تا بالا آمدن قفسه سینه را کنترل کند و بنابراین تهویه کافی را بررسی کند.
یدهای دفیبریلاسیون
۲۰۲۵ (جدید) هنگام قرار دادن ید برای دفیبریلاسیون در یک بزرگسال دچار ایست قلبی ممکن است منطقی باشد که به جای برداشتن سوتین موقعیت آن را تنظیم کنید.
چرا زنان در مقایسه با مردان میزان قابل توجهی پایین تری از دفیبریلاسیون در مکان های عمومی را تجربه می کنند نیاز به استفاده مستقیم از پد با پاروروی سینه برهنه ممکن است از عوامل مؤثر باشد. گزینه تنظیم به جای در آوردن سوتین می تواند عواملی مانند ناراحتی امدادگر از نمایان شدن سینه زن را کاهش دهد.
احیای قلبی ریوی (CPR) برای بزرگسالان چاق
۲۰۲۵ (جدید) احیای قلبی ریوی (CPR) برای بزرگسالان چاق که دچار ایست قلبی شده اند. باید با همان تکنیکهایی انجام شود که برای بیماران بدون چاقی استفاده می شود.
چرا یک بررسی دامنه بندی ILCOR در سال ۲۰۲۴ شامل ۳۳ مطالعه مشاهده ای بود که ایست قلبی را در بیماران بزرگسال مبتلا به چاقی ارزیابی می کردند. و هیچ مدرکی برای حمایت از تغییرات نسبت به CPR استاندارد پیدا نکردند.
خلاصه ای از مسائل کلیدی و تغییرات عمده
احیای قلبی ریوی اولیه با کیفیت بالا و دفیبریلاسیون سریع مهمترین مداخلات مرتبط با
بهبود نتایج در ایست قلبی بزرگسالان
برای یک بزرگسال مبتلا به ترومای سر و گردن، اگر راه هوایی با فشار فک و قرار دادن وسیله کمکی راه هوایی باز نشود امدادگران باید راه هوایی را با استفاده از خم کردن سر برود. وبالا بردن چانه باز کنند.
توصیه های جدید و به روز شده ی اصلی
برای ایست قلبی بزرگسالان امدادگران باید ماساژ قفسه سینه را در حالی که بیمار روی یک سطح سفت و با تنه بیمار تقریبا در سطح بدن قرار دارد. انجام دهند.
مدیریت راه هوایی
۲۰۲۵ به روزرسانی شده برای یک بزرگسال مبتلابه ترومای سر و گردن اگر راه هوایی با فشارفک و قرار دادن وسیله کمکی راه هوایی باز نشود. امدادگران آموزش دیده باید راه هوایی را با استفاده از خم کردن سر و بالا بردن چانه باز کنند.
چرا باز کردن راه هوایی بیمار ترومایی در اولویت است. در حالی که در شرایط ترومای سر و گردن فشار دادن فک ترجیح داده می شود. تاکید برای بیماران ترومایی بر اهمیت باز بودن راه هوایی برای اکسیژن رسانی و تهویه است.
زانوهای نجات دهنده
هنگام تهویه مصنوعی برای یک بیمار بزرگسال مبتلا به ایست تنفسی منطقی است که
متخصص مراقبتهای بهداشتی هر 6 ثانیه یک باریا 10 تنفس در دقیقه به بیمار تهویه مصنوعی بدهد. به طوری که هر تهویه باعث بالا آمدن قابل مشاهده قفسه سینه شود.
احیای قلبی ریوی (CPR) برای بزرگسالان چاق که دچار ایست قلبی شده اند باید به همان روشی که برای بیماران بدون چاقی انجام می شود. انجام شود.
تهویه
استفاده روتین از دستگاههای مکانیکی احیای قلبی ریوی (CPR) برای ایست قلبی بزرگسالان
توصیه نمی شود.
برای بزرگسالان مبتلا به FABO شدید. چرخه های مکرر ۵ ضربه به پشت (سیلی) و به دنبال آن ۵ فشار شکمی باید انجام شود تا جسم دفع شود یا فرد دیگر واکنشی نشان ندهد.
قفسه سینه ایجاد شود.
۲۰۲۵ به روزرسانی شده هنگام تهویه مصنوعی بیمار بالغ دچار ایست قلبی منطقی است که حجم جاری کافی داده شود تا بالا آمدن قابل مشاهده
۲۰۲۵ به روز رسانی شده هنگام تنفس دادن به بیماران بزرگسال دچار ایست قلبی، امدادگران باید از هیپوونتیلاسیون تنفس خیلی کم یا حجم خیلی کم یا هیپرونتیلاسیون (تنفس خیلی زیاد یا حجم خیلی زیاد خودداری کنند.
الگوریتم ها و ابزارهای بصری
الگوریتم پشتیبانی اولیه حیات (BLS) متخصصان مراقبت های بهداشتی به روزرسانی شد تا نقش آنتاگونیستهای مواد افیونی (مثلاً نالوکسان) را برای موارد مشکوک به مصرف بیش از حد مواد افیونی در هنگام ایست تنفسی و قلبی نشان دهد. یک ابزار بصری ساده برای امدادگران غیر حرفه ای بر مراقبت های اولیه تاکید دارد.
چرا مطالعات اخیر نشان داده اند که امدادگران اغلب در ارائه تهویه مطابق با دستورالعمل ها کوتاهی میکنند. در این مطالعات، احیای قلبی ریوی (CPR) با تهویه مؤثر و ماساژ قفسه سینه با بهبود نتایج همراه بوده است.
۱۲
نکات برجسته ۲۰۲۵
شکل الگوریتم FBAO بزرگسالان
ایمنی صحنه را تأیید کنید.
. سرفه را تشویق کنید.
ادامه بررسی برای علایم
شدید FABO
غایب
علایم شدید FABO را بررسی کنید.
سرفه ضعیف با عدم وجود آن
نشریه صحبت کردن اوسته
تغییر رنگ (سیانوز)
وضعیت روانی تغییر یافته
حاضر
فعال کردن وضعیت اضطراری سیستم پاسخگویی
شروع چرخه های مکرر
۵ ضربه به پشت (سیلی) و به دنبال آن
ه بار فشار شکمی
این کار را تا زمانی که جسم دفع شود یا فرد
بزرگسال واکنشی نشان ندهد. تکرار کنید.
ه اگر جسم خارجی دفع شد. تا رسیدن
مراقبت های پیشرفته به نظارت ادامه دهید
بله
اززرگسال است پاسخگو؟
خير
شریانهای علی زاول (۱۳۳۴ با زمان دریافت مواقیت های پیشرفته
می رسد ارجوع شود به الگوریتم BLS بزرگسالان
با فشرده سازی شروع کنید.
قبل از دادن تنفس مصنوعی، وجود
جسم خارجی در دهان را بررسی کنید.
برای بیمارانی که در مراحل پایانی بارداری هستند با زمانی که امدادگر قادر به محاصره شکم بیمار نیست.
باید از 5 بار فشار دادن قفسه سینه استفاده شود.
2025 انجمن قلب آمریکا
تکنیک های جایگزین برای احیای قلبی ریوی (CPR)
بین CPR دستی و CPR مکانیکی با این حال
۲۰۲۵ به روزرسانی شده استفاده معمول از
مزایای لجستیکی یا ایمنی را فراهم کند. این شرایط در آزمایشات بالینی فعلی نشان داده
دستگاه های مکانیکی احیای قلبی ریوی (CPR) برای ایست قلبی بزرگسالان توصیه نمی شود.
نشده است.
۲۰۲۵ (جدید) در ایست قلبی بزرگسالان استفاده از دستگاه های مکانیکی احیای قلبی ریوی (CPR) می تواند در شرایط خاصی که ارایه ماساژ دستی
با کیفیت بالا ممکن است برای متخصصان مراقبتهای بهداشتی چالش برانگیز با خطرناک باشد. در نظر گرفته شود. البته تا زمانی که وقفه های CPR در حین استقرار و برداشتن دستگاه به شدت محدود شود.
انسداد راه هوایی با جسم خارجی
بی حس شود.
چرا های متعدد هیچ تفاوتی در بقای بیمار نشان نداده اند RCT
چرا مطالعات بزرگسالان مبتلا به FABO
نشان داد که ضربات به پشت در مقایسه با
ممکن است شرایط خاصی وجود داشته باشد.
ضربات شکمی با میزان بهبود یافته تسکین
واسیب های کمتر همراه است. توصیه برای مجموعه های متناوب ۵ ضربه به پشت و ۵ ضربه
FABO
که در آن استفاده از دستگاههای CPR مکانیکی
به شکم بر اساس ارزش تطابق با
دستور العملهای موجود نوزادان و کودکان است.
که از این رویکرد استفاده می کنند.
۲۰۲۵ به روزرسانی شده برای بزرگسالان مبتلا
به FABO شدید چرخه های مکرر ۵ ضربه به
پشت (سیلی و به دنبال آن ۵ فشار شکمی باید انجام شود تا جسم خارجی دفع شود یا فرد
کودکان در نوزادان و حداقل 30 میلی متر جیوه در
درمان تاکی کاردی فوق بطنی با نبض
۲۰۲۵ به روزرسانی شده برای نوزادان و کودکانی که تاکی کاردی فوق بطنی و نارسایی قلبی ریوی دارند و به مانورهای واگ آدنوزین و کاردیوورژن الکتریکی سینکرونیزه پاسخ نمی دهند و امکان مشاوره تخصصی برایشان وجود ندارد. ممکن است تجویز داخل وریدی (IV) پروکائین آمید آمیودارون با سوتالول منطقی باشد.
چرا پروکایین آمید و آمیودارون درمان های نسبتاً مؤثری برای تاکی کاردی فوق بطنی مقاوم به آدنوزین هستند اگرچه ممکن است عوارض جانبی با هر دو درمان رخ دهد. سوتالول در سال ۲۰۰۹ برای درمان تاکی کاردی فوق بطنی تأیید شد و مطالعات متعددی اثر بخشی آن را در تبدیل حاد تاکی کاردی فوق بطنی هنگامی که تحت نظر الکتروفیزیولوژیست های کودکان در محیط های مراقبت حاد تجویز میشود و حداقل عوارض جانبی را گزارش میدهد. نشان داده اند.
با بالاترین میزان پیامد مطلوب همراه بود. اگرچه هیچ مقایسه مستقیمی در طول زمان با فواصل اولین دوز اپی نفرین مثلا کمتر از ۵ دقیقه، کمتر از ۱۰ دقیقه وجود نداشت.
اندازه گیری فیزیولوژی در طول CPR
۲۰۲۵ به روزرسانی شده برای نوزادان و کودکانی که در طول CPR راههای هوایی تهاجمی در محل خود دارند. میتوان برای نظارت بر کیفیت CPR پایش دی اکسید کربن انتهای بازدمی (ETCO2) را در نظر گرفت.
۲۰۲۵ (جدید) یک مقدار آستانه ETCO2 خاص به تنهایی نباید به عنوان اندیکاسیونی برای پایان دادن به تلاشهای احیا در نوزادان و کودکان استفاده شود.
جرا پایش سطح دی اکسید کربن بازدمی در میان بیمارانی که با استفاده از راه هوایی تهاجمی احیای قلبی ریوی (CPR) دریافت می کنند. مهم است. زیر ا ETCO2 نشان دهنده برون ده قلبی طبیعی و اثر بخشی تهویه و همچنین بازخوردی بر کیفیت CPR است. در یک مطالعه آینده نگر چند مرکزی اخیر که میانگین ETCO2 را در طول 10 دقیقه اول CPR در بیمارستان در کودکان ارزیابی کرد. مقادیر ETCO220 میلی متر جیوه یا بیشتر در طول CPR با افزایش احتمال ROSC و بقا تا ترخیص و همچنین فشار خون بالاتر در حین ایست قلبی همراه بود. هیچ ارتباطی با معیارهای کیفیت CPR مانند میزان و عمق فشرده سازی قفسه سینه. وجود نداشت. با این حال هنگامی که امدادگران در حال بررسی خاتمه تلاش های احیا هستند. بسیار مهم است که از استفاده از یک مقدار حد آستانه ETCO2 خاص به تنهایی خودداری کنند. زیر ابقا در بیمارانی با میانگین ETCO2 کمتر از 20 میلی متر جیوه مشاهده شده است.
مدیریت پس از ایست قلبی
۲۰۲۵ به روز رسانی شده پس از ایست قلبی در نوزادان و کودکان توصیه می شود فشار خون سیستولیک و فشار خون متوسط شریانی بالاتر از صدک دهم برای سن حفظ شود.
چرا از آنجا که فشار خون اغلب در دوره پس از ایست قلبی ناپایدار است تشخیص افت فشار خون کمتر از صدک پنجم برای سن و جنس مهم است. افت فشار خون پس از بازگشت گردش خون از ایست قلبی شایع است و در 25 تا 50 درصد از نوزادان و کودکان رخ می دهد. دو مطالعه مشاهده ای فشار خون سیستولیک زیر صدک پنجم برای سن در 12 ساعت اول پس از ایست قلبی را با کاهش میزان بقا تا ترخیص مرتبط دانستند. علاوه بر این تجزیه و تحلیل ثانویه از کودکان IHCA در ICU-Resuscitation کارآزمایی میزان بالاتری از بقا تا ترخیص از بیمارستان را نیز نشان داد.
۲-۲۵ (جدید) برای نوزادان و کودکانی که در طول CPR به طور مداوم فشار خون شریانی آنها توسط دستگاه تهاجمی اندازه گیری می شود. ممکن است برای متخصصان مراقبت های بهداشتی منطقی باشد که فشار خون دیاستولیک را در نوزادان ۲۵ میلی متر جیوه یا بیشتر و در کودکان سال یا بالاتر ۳۰ میلی متر جیوه یا بیشتر هدف قرار دهند.
چرا یک مطالعه جدید نشان می دهد که در میان کودکان بیمار که تحت CPR با کانتر شریانی تهاجمی قرار میگیرند. اگر فشار خون دیاستولیک حداقل ۲۵ میلی متر جیوه باشد. میزان بقا با پیامد عصبی مطلوب بهبود می یابد.
اله
اطفال پیشرفته پشتیبانی لایف
با توجه به پیامدهای ضعیفی که قبلاً برای OHCA کودکان ذکر شده بود فرصت قابل توجهی برای بهبود احیا در تمام مراحل مراقبت وجود دارد. تحقیقات فزاینده در زمینه احیای کودکان از طریق شبکه های احیای داخل و خارج از بیمارستان سهم عمده ای در پیشرفت دانش دارد و منجر به تغییرات متعددی در دستور العملهای 2025 شده است.
قلبی از جمله تغییرات در کلاس توصیه برای این فصل شامل به روزرسانی هایی در مورد داروهای مورد استفاده در هنگام ایست چندین مورد است. داروها
توصیه های جدیدی در نتیجه ی افزایش داده های نظارتی موجود ارائه شده است تا بهترین شیوه ها پس از ایست قلبی را هدایت کند.
برای اولین بار این دستور العمل ها شامل اطلاعاتی در مورد وظیفه پیچیده پیش بینی پیامد عصبی پس از ایست قلبی پیش بینی عصبی هم برای پیامدهای مطلوب و هم نامطلوب هستند.
توصیه های جدید و به روز شده ی اصلی
تجویز دارو در حین ایست قلبی
۲۰۲۵ به روزرسانی شده برای نوزادان و کودکانی که دچار ایست قلبی با ریتم اولیه غیر قابل شوک شده اند. منطقی است که دوز اولیه اپی نفرین در اسرع وقت تجویز شود.
چرا یک بررسی سیستماتیک اخیر از 7 مطالعه مشاهده ای نشان داد که زمان کوتاه تر برای تجویزاپی نفرین در OHCA و IHCA با افزایش میزان پیامد مطلوب همراه است. زمان اولین دوراپی نفرین کمتر از 3 دقیقه بود.
انجمن قلب آمریکا
Scanned with CamScanner
نکات برجسته ۲۰۲۵
به عنوان بقا تا ترخیص از بیمارستان با پیامد عصبی مطلوب زمانی که اهداف فشار خون بالاتر از آستانه فشار خون سیستولیک بیشتر از صدک دهم برای سن و فشار خون دیاستولیک بیشتر از صدک پنجاهم برای سن در طول 6 ساعت اول پس از ایست قلبی باشند.
قلبی بهبودی و بقا پس از ایست
برای کاردیوورژن فیبریلاسیون دهلیزی (AF) و فلوتر دهلیزی تنظیمات انرژی شوک اول بالاتر (2005) ژول) نسبت به تنظیمات پایین تر ارجحیت دارند.
علاوه بر به روزرسانی توصیه های دفیبریلاسیون متوالی دوگانه توصیه هایی برای دفیبریلاسیون با تغییر بردار بر اساس متون جدید اضافه شد.
۲۰۲۵ به روزرسانی شده منطقی است که نوزادان و کودکانی که از ایست قلبی جان سالم به در می برند از نظر نیازهای جسمی شناختی و عاطفی ارزیابی شوند تا مراقبت های بعدی در سال اول پس از ایست قلبی هدایت شود.
الگوریتم ها و ابزارهای بصری
الگوریتم خاتمه احیا به روزرسانی شد تا شامل قوانین BLS و خاتمه جهانی احیا باشد. یک الگوریتم به روزرسانی شده برای مدیریت برادی کاردی در بزرگسالان دارای نبض اضافه شده است.
چرا این درک رو به رشد وجود دارد که بهبودی از ایست قلبی مدت ها پس از بستری اولیه در بیمارستان ادامه دارد. بازماندگان ممکن است در ماه ها تا سالها پس از ایست قلبی به حمایت پزشکی توانبخشی مراقبتی و اجتماعی مداوم و یکپارچه نیاز داشته باشند یک بیانیه علمی اخیر AHA بر اهمیت حمایت از بیماران و خانواده ها در این مدت برای دستیابی به بهترین نتیجه ممکن در دراز مدت تأکید می کند.
توصیه های جدید و به روز شده ی اصلی
تغییر بردار و دفیبریلاسیون متوالی دوگانه
۲۰۲۵ (جدید) مفید بودن دفیبریلاسیون با تغییر بردار برای بزرگسالان در ایست قلبی با فيبريلاسیون بطنی تاکی کاردی بطنی بدون نبض مداوم پس از ۳ یا بیشتر شوک متوالی، هنوز مشخص نشده است.
۲۰۲۵ به روزرسانی شده مفید بودن دفیبریلاسیون متوالی دوگانه برای بزرگسالان در ایست قلبی با فیبریلاسیون بطنی مداوم ٫ تاکی کاردی بطنی بدون نبض پس از ۳ یا بیشتر شوک متوالی هنوز مشخص نشده است.
چرا اجماع بین المللی ILCOR در سال 2023 در مورد علم CPR و ECC به همراه توصیه های درمانی یک RCT کوچک را شناسایی کرد که از استفاده از دفیبریلاسیون تغییر بردار و دفیبریلاسیون متوالی دوگانه برای فیبریلاسیون بطنی مقاوم حمایت میکند. تعدادی سوال مهم در مورد تأثیر این مداخلات وجود دارد که نیاز به بررسی بیشتر دارد.
۱۵
پیش آگهی پس از ایست قلبی
۲۰۳۵ به روزرسانی شده) توصیه می شود متخصصان مراقبت های بهداشتی هنگام پیش بینی پیامدهای عصبی مطلوب یا نامطلوب پس از احیا از ایست قلبی در نوزادان و کودکان چندین روش را در نظر بگیرند.
۳۰۲۵ (جدید) مفید بودن رفلکس سرفه یا عق زدن با پاسخ به درد برای حمایت از پیش آگهی عصبی مطلوب یا نامطلوب در هر نقطه زمانی پس از ایست قلبی در نوزادان و کودکان به خوبی مشخص نشده است.
بزرگسال پیشرفته پشتیبانی لایف
۲۰۳۵ (جدید) وقتی این موضوع در چارچوب سایر معیارهای پیش آگهی تفسیر شود. منطقی است. که از نوار مغزی (EEG) تا 72 ساعت پس از ایست قلبی در نوزادان و کودکان برای تأیید پیش آگهی عصبی مطلوب یا نامطلوب استفاده شود.
میزان بقا تا ترخیص از بیمارستان پس از OHCA تحت درمان با EMS همچنان پایین و تقریبا 10% است. در حالی که میزان بقا تا ترخیص از بیمارستان برای IHC حدود 24% است. در میان کسانی که تا ترخیص زنده می مانند. تقریباً 85% دو محیط پیش بیمارستانی و در بیمارستان نتیجه عصبی مطلوبی دارند احیای قلبی ریوی با کیفیت بالا و دفیبریلاسیون به موقع سنگ بنای احیای مؤثر هستند با این حال، مداخلات ALS از جمله مدیریت پیشرفته راه هوایی درمان های دارویی و مراقبتهای هماهنگ پس از احیا در هر همچنان برای بهبود پیامدهای بیمار ضروری است.
چرا دو بررسی سیستماتیک ارتباط معاینه عصبی، نشانگرهای زیستی EEG و روش های تصویر برداری عصبی را با پیامدهای مطلوب و نا مطلوب پس از احیا از ایست قلبی کودکان ارزیابی کردند. هیچ یک از این روش ها به صورت جداگانه ارزیابی نشدند و هیچ کدام دقت از پیش تعیین شده ای را برای استفاده به عنوان یک معیار پیش آگهی تنها در هر نقطه زمانی نداشتند. بنابراین، علیرغم توصیه هایی در مورد آزمایش های فردی هیچ کدام نباید به صورت جداگانه برای پیش بینی پیامد استفاده شوند. الکتروانسفالوگرافی روشی است که ممکن است. همراه با سایر آزمایشها بر اساس مطالعات متعدد برای پیش بینی پیامد استفاده شود. با این حال داده هایی برای پشتیبانی از استفاده از سرفه یار فلکس گگ برای پیش بینی پیامد مطلوب یا نامطلوب وجود ندارد. پزشکان باید هنگام ارزیابی پیش آگهی عصبی بازماندگان پس از ایست قلبی چندین روش را در نظر بگیرند.
خلاصه ای از مسایل کلیدی و تغییرات عمده
• آریتمی ها مانند تاکی کاردی ها می توانند هم علت و هم تظاهری از بی ثباتی بالینی باشند. ارزیابی علت اولیه ی آن بی ثباتی، متخصصان را به سمت استفاده ی هوشمندانه تر از این دستور العمل ها هدایت خواهد کرد.
دسترسی اولیه عروقی
قلبی که به دفیبریلاسیون پاسخ نمی دهد. فایده ی نامشخصی دارد.
در بیماران مبتلا به تاکی کاردی با کمپلکس پهن بازگرداندن سریع ریتم سینوسی بسیار مهم است. کاردیوورژن سینکرونیزه میزان بالایی در خاتمه تاکی کاردی با کمپلکس پهن دارد.
۳۰۳۵ به روز رسانی شده کاردیوورژن هماهنگ تاکی کاردی با کمپلکس پهن از نظر همودینامیک برای درمان حاد بیماران بزرگسال مبتلا به پایدار، زمانی که مانورهای واگ و درمان دارویی بی اثربا منع مصرف دارند. توصیه می شود.
چرا هیچ مدرک جدیدی از به روزرسانی شواهد ILCOR در سال ۲۰۲۵ در مورد استفاده از سایر داروهای ضد آریتمی تزریقی در ایست قلبی به دست نیامد. این داروها شامل برتیلیوم توسیلات ( که اخیرا بدون هیچ مدرک جدیدی در مورد اثر بخشی یا ایمنی آن دوباره به بازار ایالات متحده عرضه شد می شوند.
متخصصان مراقبتهای بهداشتی ابتدا تلاش ۲۰۲۵ به روزرسانی شده توصیه می شود که کنند تا راه وریدی برای تجویز دارو در بیماران بزرگسال دچار ایست قلبی ایجاد کنند.
۲۰۲۵ به روزرسانی شده اگر تلاش های اولیه برای دسترسی وریدی برای بیماران بزرگسال دچار ایست قلبی ناموفق یا امکان پذیر نباشد. دسترسی داخل استخوانی (10) منطقی است.
CPR ضمائم
چرا یک بررسی سیستماتیک و متاآنالیز ILCOR در سال 2025 شامل داده های 3 کارآزمایی بالینی تصادفی بزرگ اخیر نشان داد که استفاده از دسترسی 10 در مقایسه با دسترسی IV منجر به بهبود آماری معنی داری در نتایج نشده است. این بررسی سیستماتیک، شانس کمتری برای دستیابی به ROSC پایدار برای مسیر 10 در مقایسه با مسیر IV نشان داد.
چرا در بیماران پایدار مبتلا به تاکی کاردی با کمپلکس پهن می توان مانورهای واگ یا آدنوزین را امتحان کرد با این حال اگر بیمار پس از این درمانها همچنان در تاکی کاردی با کمپلکس پهن باقی بماند برای بازگرداندن ریتم سینوسی، کاردیوورژن سینکرونیزه توصیه می شود.
سریع بطنی فیبریلاسیون یا فلوتر دهلیزی با پاسخ
(۲۰۲۵ به روزرسانی شده برای کاردیوورژن هماهنگ فیبریلاسیون دهلیزی (AF) در بزرگسالان با استفاده از هر دفیبریلاتور موجی دوفازی مورد تایید ایالات متحده، تنظیم انرژی اولیه حداقل ۲۰۰ ژول منطقی است و در صورت شکست شوک بسته به دفیبریلاتور دوفازی مورد استفاده افزایش می یابد.
چرا کارآزمایی های تصادفی اخیر به همراه یک متاآنالیز شبکه ای شامل بیش از ۳۰۰۰ بیمار AF نشان داد که شوکهای ۲۰۰ ژول در هر ۳ پلتفرم دو فازی که در حال حاضر در ایالات متحده موجود است. بیش از ۹۰ موفقیت تجمعی در کاردیوورژن به دست می آورند. شوک های تک فازی با انرژی کم هنگام کاردیوورژن AF و AF هنگام کاردیوورژن فلوتر دهلیزی به طور قابل توجهی بیشتر از یک محیط ۲۰۰ ژول یا بیشتر احتمال تحریک فیبریلاسیون بطنی را داشتند.
۲۰۲۵ (جدید) مفید بودن کاردیوورژن هماهنگ دوگانه فیبریلاسیون دهلیزی در بزرگسالان به عنوان یک استراتژی درمانی اولیه نامشخص است.
چرا بر اساس داده های موجود فعلی و با توجه به موفقیت بالای کاردیوورژن هماهنگ بهینه با استفاده از شکل موج های دوفازی
۱۶
(جدید) ۳۰۳۵ احیای قلبی ریوی (CPR) در حالت سر بالا در بزرگسالان مبتلا به ایست قلبی به جز در شرایط کارآزمایی های بالینی توصیه نمی شود.
چرا یک بررسی سیستماتیک اخیر ILCOR هیچ RCT و تنها 3 مطالعه مشاهده ای را شناسایی نکرد که هر کدام محدودیتهای روش شناختی قابل توجهی داشتند و قطعیت شواهد را بسیار پایین ارزیابی کردند که به دلیل خطر جدی سوگیری برای پیامد بقا تا ترخیص و بقا تا ترخیص با پیامد عصبی مطلوب کاهش یافته است و خاطرنشان کرد که برای ارزیابی این مکمل کار بیشتری در آینده مورد نیاز است.
داروهای و از وپرسور
۲۰۲۵ به روزرسانی شده با توجه به زمان بندی برای بیماران بزرگسال دچار ایست قلبی با ریتم قابل شوک تجویز اپی نفرین پس از شکست تلاش های اولیه دفیبریلاسیون منطقی است.
خاتمه اقدامات احیا
۲۰۲۵ به روزرسانی شده در یک سیستم EMS چند مرحله ای با متخصصان ALS و BLS استفاده از قانون جهانی خاتمه احیا برای بیماران بزرگسال مبتلا به OHCA منطقی است.
چرا قانون جهانی خاتمه احیا که از همان معیارهای قانون BLS استفاده می کند (یعنی ایست قلبی که توسط متخصصان EMS مشاهده نشده است هیچ شوکی داده نشده است؛ هیچ ROSC وجود ندارد). به طور خاص در سازمان های EMS ترکیبی BLS٫ALS با پاسخ چند مرحله ای به صورت آینده نگر اعتبار سنجی شده است.
تاکی کاردی با کمپلکس پهن
(۲۰۲۵ به روزرسانی شده کاردیوورژن هماهنگ برای درمان حاد بیماران بزرگسال مبتلا به تاکی کاردی با کمپلکس پهن از نظر همودینامیک ناپایدار توصیه می شود.
چرا در شرایط ناپایدار همودینامیک
چرا منابع علمی از اولویت دادن به دفیبریلاسیون سریع و تجویز آپی نفرین پس از عدم موفقیت تلاش های اولیه برای احیای قلبی ریوی (CPR) و دفیبریلاسیون در بیماران با ریتم های قابل شوک حمایت می کنند.
۲۰۲۵ به روزرسانی شده وارو پرسین به تنهایی یا وازوپرسین در ترکیب با اپی نفرین هیچ مزیتی به عنوان جایگزین اپی نفرین برای بیماران بزرگسال دچار ایست قلبی ندارد.
چرا مرورهای سیستماتیک و متاآنالیزهای متعدد از RCTها و مطالعات مشاهده ای، هیچ تفاوتی در پیامدهای بقا در مقایسه و اروپرسین به تنهایی یاواز وپرسین همراه با اپی نفرین در مقابل اپی نفرین به تنهایی نشان نداده اند.
داروهای غیر واز وپرسور
۳۰۳۵ (جدید) برای بزرگسالانی که دچار ایست قلبی شده اند استفاده از بتابلوکرها برتبلیوم پروکائین آمید با سوتالول برای فیبریلاسیون بطنی تاکی کاردی بطنی بدون نبض
انجمن قلب آمریکا
نکات برجسته ۲۰۲۵
به نظر میرسد که مزیت افزایشی حاصل از کاردیوورژن دوگانه ی سینکرونیزه شده، اندک باشد.
خلاصه ای از مسایل کلیدی و تغییرات عمده
۲۰۲۵ به روزرسانی شده برای کاردیوورژن هماهنگ فلوتر دهلیزی در بزرگسالان، تنظیم انرژی اولیه ۲۰۰ ژول ممکن است منطقی باشد و در صورت شکست شوک بسته به دفیبریلاتور دوفازی مورد استفاده افزایش یابد.
مطالعات تشخیصی برای بزرگسالان پس از ایست قلبی
۲۰۲۵ (جدید) ممکن است انجام سی تی اسکن سربه لگن (CT) برای بیماران بزرگسال پس از ROSC برای بررسی علت ایست قلبی و عوارض ناشی از احیا منطقی باشد.
بخش مربوط به پیش آگهی عصبی به روزرسانی شدتا شامل پیش بینی کننده های پیامد مطلوب باشد و زنجیره سبک نوروفیلامنت به عنوان یک نشانگر زیستی سرم اضافه شد.
۲۰۲۵ (جدید) ممکن است انجام اکوکاردیوگرافی یا سونوگرافی قلب در محل مراقبت برای بیماران بزرگسال پس از ROSC برای شناسایی تشخیص های بالینی قابل توجه که نیاز به مداخله دارند. منطقی باشد.
چرا اکوکاردیوگرافی سونوگرافی قلبی در محل مراقبت و تصویر برداری سی تی اسکن در بیماران پس از ایست قلبی برای شناسایی تشخیص های بالینی قابل توجه که نیاز به مداخله دارند. استفاده می شوند.
کنترل دما برای بزرگسالان پس از ایست قلبی
۲۰۲۵ به روزرسانی شده منطقی است که کنترل دما در بیماران بزرگسالی که پس از ROSC به دستورات کلامی پاسخ نمی دهند. حداقل به مدت ۳۶ ساعت حفظ شود.
چرا کنترل دما شامل کنترل دمای هیپوترمیک ) 34-32 درجه سانتیگراد) و کنترل دمای نور موترمیک با پیشگیری از تب 36-37.5 درجه سانتیگراد است. با توجه به تکامل شواهد و تعاریف مربوط به کنترل دما 36 ساعت کنترل کامل دما کوتاه ترین مدت زمان توصیه شده است.
بزرگسالان پس از ایست قلبی مداخله کرونری از راه پوست برای
۲۰۲۵ به روز رسانی شده): آنژیوگرافی کرونری قبل از ترخیص از بیمارستان در بزرگسالانی که از ایست قلبی جان سالم به در برده اند و علت قلبی مشکوکی دارند به ویژه در صورت وجود ریتم اولیه قابل شوک اختلال عملکرد سیستولیک بطن چپ بدون علت مشخص یا شواهدی از ایسکمی شدید میوکارد. توصیه می شود.
چرا بیماری عروق کرونر قلب معمولاً در بیماران پس از CHCA شناسایی می شود.
۱۷
کلامی پاسخ نمی دهند. حداقل به مدت ۳۶ ساعت حفظ شود. منطقی است که کنترل دما در بیماران بزرگسالی که پس از ROSC به دستورات
با حفظ حداقل فشار متوسط شریانی (MAP) حداقل 65 میلی متر جیوه باید از افت فشار خون در بزرگسالان پس از ROSC جلوگیری شود. اگرچه شواهد کافی برای توصیه یک واز وپرسور خاص برای درمان فشار خون پایین در بیماران بزرگسال پس از ایست قلبی وجود ندارد.
توصیه های جدید برای بازماندگان ایست قلبی و مراقبان آنها بر ارزیابی ساختار یافته و درمان ارجاع برای پریشانی عاطفی پس از تثبیت پزشکی و قبل از ترخیص از بیمارستان تمرکز دارد.
توصیه های جدید و به روز شده ی اصلی
فشارخون در بزرگسالان پس از ایست قلبی
۲۰۲۵ به روزرسانی شده با حفظ حداقل فشار خون شریانی (MAP) حداقل 65 میلی متر جیوه، باید از افت فشارخون در بزرگسالان پس از ROSC جلوگیری شود.
چرا چهار کارآزمایی تصادفی شده اهداف MAP پایین تر را با اهداف MAP بالاتر پس از OHCA مقایسه کردند. این مطالعات بقای کلی بهتر یا پیامد عصبی مطلوبی را با MAP بالاترنشان ندادند.
چرا: مطالعات اخیر از احتمال اثربخشی کارایی و سادگی بیشتر بدون نگرانیهای ایمنی، پشتیبانی می کنند زمانی که انرژی اولیه ۲۰۰ ژول با هر دفیبریلاتور دوفازی موجود در بازار ایالات متحده برای کاردیوورژن فلوتر استفاده می شود و در صورت خرابی شوک بسته به ویژگی های دفیبریلاتور افزایش می یابد.
مدیریت اولیه برادی کاردی
۲۰۲۵ (جدید) در بیماران بزرگسال مبتلا به برادیکاردی پایدار و ناپایدار از نظر همودینامیک که به درمان دارویی مقاوم هستند. ضربان سازی موقت وریدی برای افزایش ضربان قلب و بهبود علای ام منطقی است.
چرا وقتی ضربان قلب با داروها بهبود نیابد و شوک ادامه یابد. ضربان سازی وریدی می تواند ضربان قلب و علایم را تا زمان انجام درمان قطعی تر اصلاح علت زمینه ای یا قرار دادن دای می ضربان ساز بهبود بخشد.
cardIAc-پست
مراقبت های پس از دستگیری
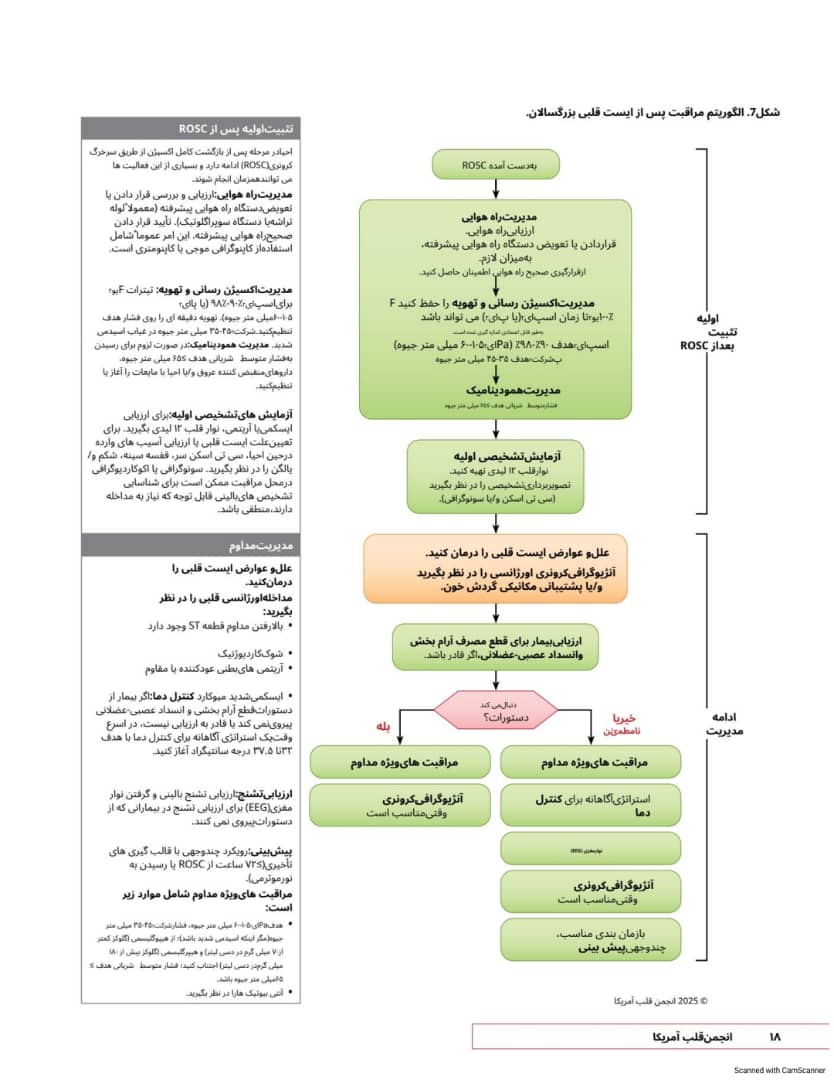
مراقبت های پس از ایست قلبی بر کاهش عوارض عصبی و اختلال عملکرد اندام ها و در عین حال شناسایی و رسیدگی به هرگونه علت برگشت پذیر ایست قلبی تمرکز دارد. پیش آگهی عصبی یکی از اجزای کلیدی مراقبتهای پس از ایست قلبی است تا از استفاده مناسب از منابع، قطع درمان های حیاتی و بهینه سازی پیامدهای بیمار اطمینان حاصل شود. الگوریتم مراقبت پس از ایست قلبی بزرگسالان (شکل (7) به روزرسانی شده است تا منعکس کننده علم جدید در این زمینه باشد.
شكل 7. الگوريتم مراقبت پس از ایست قلبی بزرگسالان
۱۸
تثبیت اولیه پس از ROSC
احیادر مرحله پس از بازگشت کامل اکسیژن از طریق سرجرگ کرونری (ROSC) ادامه دارد و بسیاری از این فعالیت ها
می توانند همزمان انجام شوند.
مدیریت راه هوایی ارزیابی و بررسی قرار دادن یا تعویض دستگاه راه هوایی پیشرفته (معمولا لوله تراشه با دستگاه سوپر اگلونیک)، تأیید قرار دادن صحیح راه هوایی پیشرفته این امر عموما شامل استفاده از کاپنوگرافی موجی یا کاپتومتری است.
مدیریت اکسیژن رسانی و تهویه تیترات آبوا برای اسپای ۹۰-۹۸۷ با پالای
۱۰۵ میلی متر جیوه) تهویه دقیقه ای را روی فشار هدف تنظیم کنید. شرکت ۳۵۰۲۵۰ میلی متر جیوه در غیاب اسیدمی شدید. مدیریت همودینامیک در صورت لزوم برای رسیدن به فشار متوسط شریانی هدف 105 میلی متر جیوه، داروهای منقبض کننده عروق وانا احیا با مایعات را آغاز با تنظیم کنید..
آزمایشهای تشخیصی اولیه برای ارزیابی
ایسکمی با اریتمی نوار قلب ۱۲ لیدی بگیرید. برای تعیین علت ایست قلبی با ارزیابی آسیب های وارده در حین احیا، سی تی اسکن سر، قفسه سینه، شکم وا بالگن را در نظر بگیرید. سونوگرافی با اکوکاردیوگرافی در محل مراقبت ممکن است برای شناسایی تشخیص های بالینی قابل توجه که نیاز به مداخله دارند. منطقی باشد.
مدیریت مداوم
علل و عوارض ایست قلبی را
درمان کنید.
مداخله اورژانسی قلبی را در نظر
بگیرید
بالارفتن مداوم قطعه ST وجود دارد.
شوک کاردیوژنیک
آریتمی های بطنی عود کننده یا مقاوم
ه ایسکمی شدید میوکارد کنترل دما اگر بیمار از دستورات قطع آرام بخشی و انسداد عصبی عضلانی
پیروی نمی کند یا قادر به ارزیابی نیست. در اسرع وقت یک استراتژی آگاهانه برای کنترل دما با هدف ۳۲ تا ۳۷.۵ درجه سانتیگراد آغاز کنید.
ارزیابی تشنج ارزیابی تشنج بالینی و گرفتن نوار مغزی (EEG) برای ارزیابی تشنج در بیمارانی که از دستورات پیروی نمی کنند.
پیش بینی رویکرد چند وجهی با قالب گیری های تأخیری (۷۲) ساعت از ROSC با رسیدن به
نور موتر می)
مراقبت های ویژه مداوم شامل موارد زیر است.
هدیه های ۱۰۰۵ میلی متر جیوه فشار شرکت ۲۵۰ ۳۵۰ میلی متر جیون مگر اینکه اسید می شدید باشد از هیپوگلیسمی (گلوکز کمتر از ۷ میلی گرم در دسی لیس و هیپرگلیسمی (گلوکز بیش از ۱۷۰ میلی گرم در دسی لیتر اجتناب كنيدا فشار متوسط شریانی هدف که ۵ ۶ میلی متر جیوه باشند.
ه آنتی بیوتیک ها را در نظر بگیرید.
به دست آمده ROSC
مدیریت راه هوایی ارزیابی راه هوایی
قرار دادن با تعویض دستگاه راه هوایی پیشرفته به میزان لازم
از قرارگیری صحیح راه هوایی اطمینان حاصل کنید.
مدیریت اکسیژن رسانی و تهویه را حفظ کنید F ايواتا زمان اسب ای یا به ای) می تواند باشد.
اسب ای هدف ۱۹۰-۹۸ ای ۱۰۵۰-۶۰ میلی متر جیوه)
ب شرکت هدف ۳۵-۲۵ میلی متر جیوه ↓
مدیریت همودینامیک
آزمایش تشخیصی اولیه نوار قلب ۱۲ لیدی تهیه کنید.
تصویر برداری تشخیصی را در نظر بگیرید. اسی تی اسکن و یا سونوگرافی
اولیه
تشت بعد از ROSC
علل و عوارض ایست قلبی را درمان کنید.
آنژیوگرافی کرونری اورژانسی را در نظر بگیرید و یا پشتیبانی مکانیکی گردش خون
ادامه مدیریت
خيريا نامطمئن
ارزیابی بیمار برای قطع مصرف آرام بخش وانسداد عصبی عضلانی اگر قادر باشد.
دنبال می کند. دستورات؟
بله
مراقبت های ویژه مداوم
مراقبت های ویژه مداوم
آنژیوگرافی کرونری
استراتژی آگاهانه برای کنترل دما
وقتی مناسب است.
آنژیوگرافی کرونری وقتی مناسب است.
بازمان بندی مناسب چند وجهی پیش بینی
2025 انجمن قلب آمریکا
انجمن قلب آمریکا
نکات برجسته ۲۰۲۵
نشان داده شده است که شناسایی و درمان بیماری ناپایدار عروق کرونر قلب، نتایج را بهبود می بخشد.
بهبودی و بقا پس از ایست قلبی
مدیریت ایست قلبی در دوران بارداری یک فرآیند بالینی پیچیده است. سناریویی که نیاز به استراتژی های احیا دارد که با تغییرات فیزیولوژیکی بارداری سازگار
باشند.
۲۰۲۵ به روزرسانی شده) توصیه می شود بازماندگان ایست قلبی و مراقبان آنها پس از تثبیت پزشکی و قبل از ترخیص از بیمارستان ارزیابی و درمان ساختار یافته با ارجاع به دلیل پریشانی عاطفی داشته باشند.
به افرادی که دچار ایست تنفسی ناشی از مصرف بیش از حد مواد افیونی مشکوک هستند. باید یک آنتاگونیست مواد افیونی (مثلاً نالوکسان) داده شود. امدادگران آموزش دیده امدادگران غیر حرفه ای و عموم مردم همگی می توانند. نالوکسان تجویز کنند.
چرا تقریبا یک چهارم بازماندگان ایست قلبی و مراقبان آنها دچار پریشانی عاطفی می شوند. مطالعات انجام شده بر روی زوج های بازمانده مراقب و خود بازماندگان بهبود پریشانی عاطفی را در افرادی که مداخله روانی اجتماعی دریافت کرده اند. نشان داده است.
توصیه های جدید و به روز شده ی اصلی
تشدید آسم تهدید کننده زندگی
۳۰۲۵ (جدید) ممکن است استفاده از ECLS برای بزرگسالان و کودکانی که آسم تهدید کننده زندگی دارند و به درمانهای استاندارد مقاوم هستند. منطقی باشد.
۳-۲۵ (جدید) درمان با داروهای بیهوشی استنشاقی برای بزرگسالان و کودکان مبتلا به آسم تهدید کننده حیات که به درمانهای استاندارد مقاوم هستند. ممکن است در نظر گرفته شود.
چرا آسم می تواند باعث ایست قلبی ناشی از انسداد راه هوایی تحتانی شود که منجر به هیپوکسمی هیپرکاربی، اسیدوز تنفسی و افزایش فشار داخل قفسه سینه می شود که منجربه کاهش برون ده قلبی می شود. مطالعات مشاهده ای بزرگسالان و کودکان در مورد ECLS یا داروهای بیهوشی استنشاقی، میزان یقا را بین 83.5 100% نشان میدهد. بسته به نیازهای خاص بیمار میتوان اکسیژن رسانی غشایی خارج از بدن از طریق وریدی وریدی یا شریانی وریدی را در نظر گرفت.
چرا هیچ مدرکی وجود ندارد که نشان دهد میوکلونوس بدون همبستگی EEG در پاتوژنر آسیب ثانویه مغزی پس از ایست قلبی نقش دارد. بنابراین خطر عوارض جانبی بر مزیت ناشناخته سرکوب میوکلونوس بدون همبستگی EEG بر پیامدهای بیمار غلبه دارد.
cArdIAc دستگیری به دلیل به موارد خاص شرایط
چندین شرایط خاص ممکن است درمان اضافی فراتراز مراقبتهای استاندارد BLS و ALS را ایجاب کند. این توصیه ها برای پوشش مدیریت کودکان و بزرگسالان در شرایط تهدید کننده زندگی از جمله ایست قلبی در نظر گرفته شده است.
خلاصه ای از مسائل کلیدی و تغییرات عمده
ه در حالی که پشتیبانی حیات خارج از بدن (ECLS) در هر شرایطی در دسترس نیست، بزرگسالان و کودکانی که در حالت ایست قلبی یا ایست موقت با علت بالقوه برگشت پذیر هستند. تحت مراقبت قرار می گیرند.
با دستگاههای ECLS مانند اکسیژن رسانی غشایی خارج از بدن وریدی شریانی، پشتیبانی می شود.
هایپر کالمی تهدید کننده زندگی
۲۰۲۵ به روزرسانی شده اثر بخشی تجویز کلسیم داخل وریدی برای بزرگسالان و کودکان در ایست قلبی ناشی از هیپرکالمی مشکوک به خوبی مشخص نشده است.
فشردن قفسه سینه، تهویه با کیسه و ماسک دفیبریلاسیون، ساکشن و لوله گذاری داخل نای باید به عنوان اقدامات مولد آی روسل در نظر گرفته شوند که خطر عفونت را برای اعضای تیم احیا ایجاد می کنند.
چرا برای بزرگسالان و کودکانی که در اثر ایست. قلبی ناشی از هیپرکالمی مشکوک هستند. شواهد انسانی از بهبود بقا یا وضعیت عصبی مطلوب پس از تجویز کلسیم وریدی وجود دارد.
۱۹
پیش آگهی عصبی
۲۰۲۵ (جدید) هنگام ارزیابی با سایر آزمایش های پیش آگهی ممکن است منطقی باشد که یک سابقه EEG مداوم بدون ترشحات در عرض 72 ساعت پس از ایست قلبی را در نظر بگیریم تا از پیش آگهی پیامد عصبی مطلوب در بیماران بزرگسالی که پس از ROSC در کما باقی می مانند، پشتیبانی شود.
چرا بخش مربوط به پیش آگهی عصبی به روزرسانی شد تا پیش بینی کننده های پیامد. مطلوب را نیز در بر بگیرد. یک بررسی سیستماتیک در سال ۲۰۲۲ از ILCOR پیش بینی پیامد مطلوب را بررسی کرد.
۲۰۳۵ (جدید) درمان برای سرکوب میوکلونوس بدون همبستگی EEG در بزرگسالانی که از ایست قلبی جان سالم به در برده اند توصیه نمی شود.
تشخیص و مدیریت میوکلونوس در بزرگسالان پس از ایست قلبی
۲۰۲۵ (جدید) در بیماران بزرگسال بسیار منتخب مبتلا به شوک کاردیوژنیک مقاوم پس از ایست از گردش خون را در نظر گرفت. قلبی و ROSC میتوان حمایت مکانیکی موقت
چرا شوک کاردیوژنیک معمولاً به عنوان علت یا پیامد ایست قلبی رخ می دهد. دستگاه های گردش خون مکانیکی موقت می توانند در شوک کاردیوژنیک مقاوم به درمان، ثبات همودینامیک را فراهم کنند.
حمایت مکانیکی موقت از گردش خون برای بزرگسالان پس از ایست قلبی
در بیماران باردار یا در دوران بارداری که دچار ایست قلبی شده اند و به احیای استاندارد پاسخ
هیپرتر می تهدید کننده 40 درجه سانتیگراد [104 درجه فارنهایت ممکن است با خنک کردن سریع قابل پیشگیری باشد. یک بررسی سیستماتیک از نمی دهند. مطالعات بالینی و مشاهده ای انسانی نشان داد که خنک کردن با غوطه وری در آب یخ در مقایسه با سایر استراتژیها کارآمدترین و محتمل ترین
۲۰۲۵ (جدید) برای بیماران حوالی زایمان که مشکوک به آمبولی مایع آمنیوتیک تهدید کننده حیات هستند باید از یک پروتکل تزریق خون حجیم با استراتژی تزریق خون متعادل استفاده شود.
چرا علاوه بر برنامه ریزی تیمی، جابجایی دستی رحم به سمت چپ و احیای استاندارد، زایمان احیا کننده جایگزین اصطلاح .... زایمان سزارین حوالی مرگ باید طرف 5 دقیقه تکمیل شود تا نتایج برای بیمار باردار بهبود یابد. مطالعات مربوط به ECPR میزان بقا را بین 55 تا 75 درصد برای بیماران باردار گزارش کرده اند. امبولی مایع آمنیوتیک در بیماران حوالی زایمان می تواند منجر به ایست قلبی شود و با اختلال همودینامیک دیسترس تنفسی و انعقاد داخل عروقی منتشر و خونریزی ناشی از آن مشخص می شود.
یک استراتژی متعادل برای تزریق حجم زیادی از خون به میزان معادل گلبولهای قرمز، پلاسما و پلاکت ها خطر مرگ را کاهش می دهد. الگوریتم ایست قلبی در بارداری
مراحل درمان را با جزییات شرح می دهد.
سم شناسی مصرف بیش از حد مواد افیونی
۲۰۲۵ (جدید) برای امدادگران غیر حرفه ای و آموزش دیده تجویز آنتاگونیست های اپیوئیدی ممکن است برای بزرگسالان و کودکانی که دچار ایست قلبی شده اند و مشکوک به مصرف بیش از حد ایبوی بد هستند. منطقی باشد. مشروط بر اینکه تجویز آنتاگونیست اپیوئیدی (مثلاً نالوکسان ) با احیای استاندارد از جمله احیای قلبی ریوی با کیفیت بالا و تنفس مصنوعی، تداخل نداشته
۲۰۳۵ (جدید) بزرگسالان و کودکانی که به دلیل مصرف بیش از حد مواد افیونی تحت درمان قرار می گیرند. باید در زمان ترخیص از مراکز درمانی یک آنتاگونیست مواد افیونی (مثلاً نالوکسان) و دستور العمل نحوه استفاده از آن را دریافت کنند.
چرا آنتاگونیستهای اپیوئیدی رفلکس های محافظ راه هوایی را بازیابی کرده و ایست تنفسی ناشی از مصرف بیش از حد اپیوییدها را در بزرگسالان و کودکان معکوس می کنند و باید هر زمان که مشکوک به مصرف بیش از حد اپیوییدها هستیم تجویز شوند. هیچ کارآزمایی بالینی نقش آنتاگونیست های اپیوییدی را در بزرگسالان یا کودکان مبتلا به ایست قلبی ارزیابی نکرده است. اثر بخشی تجویز نالوکسان
محدود است. شروع کلسیم وریدی باید با دقت در برابر احتمال کاهش مداخلات احیا حساس به زمان و مبتنی بر دستور العمل، از جمله احیای قلبی ریوی با کیفیت بالا دفیبریلاسیون ریتم های قابل شوک و تجویز اپی نفرین، سنجیده شود.
هیپوتر می تهدید کننده زندگی
روش برای دستیابی به نرخ خنک سازی بهینه حداقل 0.15 درجه سانتیگراد در دقیقه 0.27 درجه مسمومیت با سمپاتومیمتیک و کوکائین اعمال می شود. فارنهایت در دقیقه است. این توصیه ها در مورد هیپرترمی محیطی و همچنین هیپرترمی مرتبط با
۳۰۳۵ (جدید) استفاده از نمرات پیش آگهی برای هدایت تصمیم گیری در مورد شروع گرم کردن مجدد ECLS برای بزرگسالان و کودکان در ایست قلبی هیپوترمیک منطقی است.
دستگاه های کمکی بطن چپ
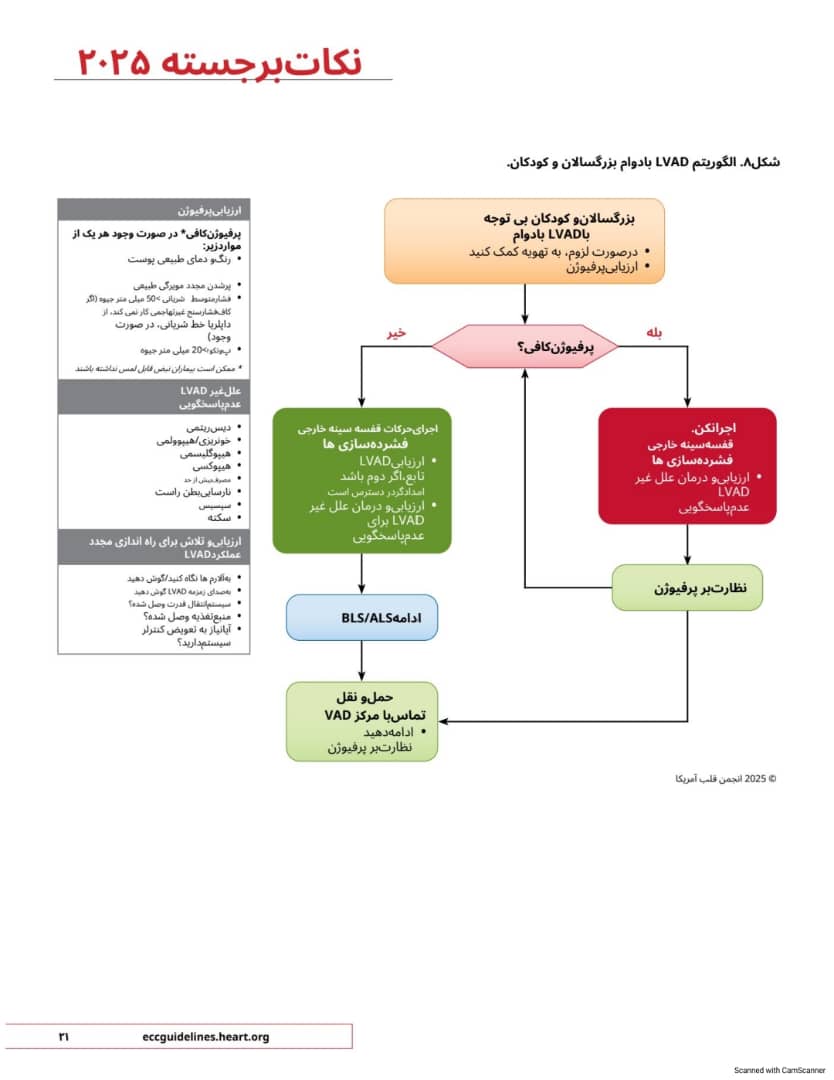
۲۰۲۵ جدید در بزرگسالان و کودکانی که به محرک ها پاسخ نمی دهند و دستگاه های کمکی بطن چپ با دوام (LVAD) دارند و خونرسانی مختل شده است. باید ماساژ قفسه سینه انجام شود.
۲۰۲۵ ( جدید در بزرگسالان و کودکانی که به LVAD های پایدار و اختلال در خونرسانی پاسخ نمی دهند. ممکن است منطقی باشد که بلافاصله ماساژ قفسه سینه را شروع کنید و همزمان علل برگشت پذیر مرتبط با دستگاه را ارزیابی کنید.
ایست قلبی در بزرگسالان و کودکان مبتلا به LVAD را دشوار کند. ارزیابی پرفیوژن با استفاده چرا عدم وجود نبض قابل لمس می تواند تأیید از رنگ پوست دمای پوست پر شدن مجدد مویرگی فشار متوسط شریانی (MAP) و فشار نسبی دی اکسید کربن انتهای بازدمی انجام می شود و اگر پرفیوژن مختل شود. احتمال قلبی با و بدون CPR در این جمعیت به دلیل ایست قلبی وجود دارد. ارزیابی پیامدهای ایست سوگیری در این مطالعات دشوار است. اما مزیت بالقوه CPR بر خطر نظری جابجایی دستگاه غلبه دارد. در صورت وجود امدادگر دوم درمان باید CPR را در اولویت قرار دهد و همزمان تلاش کند. باشد. تا عملکرد LVAD را بازیابی کند. الگوریتم LVAD )
ایست قلبی در دوران بارداری
۲۰۲۵ به روزرسانی شده) آماده سازی برای زایمان احیاکننده برای بیمار باردار دچار ایست قلبی باید از زمان تشخیص ایست قلبی آغاز شود. و هدف این باشد که زایمان تا ۵ دقیقه کامل شود.
۲۰۲۵ (جدید) استفاده از ECPR منطقی است.
۲۰۲۵ (جدید) ممکن است منطقی باشد که بزرگسالان مرکزی بدن کمتر از ۲۸ درجه سانتیگراد [۸۳ درجه و کودکانی که دچار هیپوترمی محیطی شدید دمای فارنهایت) هستند و ایست قلبی ندارند. با استفاده از ECLS دوباره گرم شوند.
چرا هیپوترمی شدید محیطی دمای مرکزی بدن کمتر از 30 درجه سانتیگراد 86 درجه فارنهایت) می تواند باعث ایست قلبی و همچنین
یافته هایی شود که مرگ را تقلید می کنند. کاهش سرعت متابولیسم و مصرف اکسیژن، احتمال یقای بدون آسیب عصبی را افزایش می دهد. مطالعات نشان میدهد که در ایست قلبی هیپوترمیک هنگامی که ECLS ارائه می شود. در مقایسه با زمانی که CPR معمولی انجام می شود. بقای بهبود یافته است. گرم کردن مجدد بزرگسالان و کودکانی که دچار ایست قلبی نشده اندبا ECLS میتواند سریع تر باشد. اما عوارض مربوط به استفاده از آن را به همراه دارد. نمره احتمال HOPE و نمره بقای ICE برای پیش بینی بقا پس از ایست قلبی هیپوترمیک در مقایسه با سایر عوامل پیش آگهی به تنهایی اعتبار بهتری دارند.
هایپرتر می تهدید کننده زندگی
۳۰۳۵ (جدید) در بزرگسالان و کودکان مبتلا به هایپرترمی تهدید کننده حیات انتخاب غوطه وری در آب یخ (۱ تا ۵ درجه سانتیگراد ۳۳۸ تا ۳۱ درجه فارنهایت) نسبت به سایر روشهای خنک کننده منطقی است.
شكل (8) مراحل درمان را به تفصیل شرح می دهد.
۲۰۲۵ (جدید): منطقی است که بزرگسالان و کودکان مبتلابه هایپرترمی تهدید کننده حیات را در اسرع وقت و با کاهش حداقل 0.15 درجه سانتیگراد در دقیقه (0.27 درجه فارنهایت در دقیقه خنک کرد.
چرا ایست قلبی از زندگی
انجمن قلب آمریکا
۲۰
نکات برجسته ۲۰۲۵
شکل الگوریتم LVAD با دوام بزرگسالان و کودکان
بزرگسالان و کودکان بی توجه با LVAD بادوام
در صورت لزوم به تهویه کمک کنید
ارزیابی پرفیوژن
بله
پرفیوژن کافی؟
ارزیابی پرفیوژن
پرفیوژن کافی در صورت وجود هر یک از
موارد زیر:
ه رنگ و دمای طبیعی پوست
پر شدن مجدد مویرگی طبیعی
فشار متوسط شریانی 500 میلی متر جیوه اگر
کاف فشار سنج غیرتهاجمی کار نمی کند. از
دايلريا خط شریانی، در صورت
وجود)
پوتکون 20 میلی متر جیوه.
ممکن است بیماران لباس قابل لمس نداشته باشند.
علل غیر LVAD
عدم پاسخگویی
. دیس ریتمی
خونریزی هیپوولمی
هیپوگلیسمی
هیپوکسی
ه مصرف بیش از مد
نارسایی بطن راست.
سکنه
ارزیابی و تلاش برای راه اندازی مجدد
عملکرد LVAD
ه به آلارم ها نگاه کنید گوش دهید.
رصدی زمزمه (VAS) گوش دهید
سیستم انتقال قدرت وصل شده ؟
ه منبع تغذیه وصل شده؟
آیا نیاز به تعویض کنترلر
سیستم دارید؟
2025 انجمن قلب آمریکا
اجرانكن.
قفسه سینه خارجی
فشرده سازی ها
ارزیابی و درمان علل غیر
LVAD
عدم پاسخگویی
نظارت بر پرفیوژن
خبر
اجرای حرکات قفسه سینه خارجی
فشرده سازی ها
LVAD ارزیابی
تابع اگر دوم باشد.
امدادگر در دسترس است.
ارزیابی و درمان علل غیر
LVAD برای
عدم پاسخگویی
BLS٫ALS ادامه
حمل و نقل
تماس با مرکز VAD
ادامه دهید
نظارت بر پرفیوژن
۲۱
یادگیری بازی وار
استفاده از دستگاههای بازخورد در طول آموزش احیای قلبی ریوی (CPR)
۲۰۲۵ (جدید) ممکن است استفاده از عناصر یادگیری بازی وار به عنوان بخشی از آموزش احیا برای متخصصان مراقبتهای بهداشتی منطقی باشد.
۲۰۲۵ (جدید) ممکن است استفاده از عناصر یادگیری بازی وار به عنوان بخشی از آموزش احیای قلبی ریوی (CPR) برای امدادگران غیر متخصص منطقی باشد.
چرا از آنجا که شواهد مربوط به یادگیری بازی وار و همچنین واقعیت مجازی و افزوده رو به افزایش است. توصیه هایی برای این تکنیک ها جدا شده و یک توصیه خاص برای واقعیت افزوده اضافه شده است. یادگیری بازی وار با بهبود دانش احیای قلبی ریوی عملکرد مهارت و اعتماد به نفس در امدادگران غیر متخصص و متخصصان مراقبت های بهداشتی مرتبط است. با این حال شواهد فعلی برای حمایت از یادگیری بازی وار ضعیف است.
مصرف خانگی" یا "باقی مانده از آنتاگونیستهای مواد افیونی همراه با آموزش می تواند از مصرف بیش از حد کشنده در آینده جلوگیری کند.
واقعیت مجازی و واقعیت افزوده
۲۰۲۵ (جدید) ممکن است استفاده از واقعیت مجازی برای پشتیبانی از کسب دانش در آموزش BLS و ALS مراقبتهای بهداشتی منطقی باشد. برای امدادگران غیر متخصص و متخصصان
علم آموزش و پرورش و فناوری پشتیبانی از آموزش همچنان در حال تکامل است و بررسی جامع متون علمی منجر به چندین به روزرسانی جدید و مهم شده است که بر آموزش متخصصان مراقبتهای بهداشتی و امدادگران غیر حرفه ای تأثیر می گذارد. از جمله مهم ترین به روزرسانی ها می توان به توصیه هایی در مورد دستگاه های بازخورد در طول آموزش نابرابری ها در آموزش احیای قلبی ریوی (CPR) استفاده از واقعیت مجازی (VR) و آموزش امدادگران غیر حرفه ای برای مصرف بیش از حد مواد افیونی اشاره کرد.
۲۰۲۵ (جدید) استفاده از واقعیت افزوده برای ارایه بازخورد احیای قلبی ریوی (CPR) در زمان واقعی می تواند برای آموزش BLS به امدادگران غیر حرفه ای و متخصصان مراقبتهای بهداشتی در نظر گرفته شود.
۳۰۳۵ ( جدید ) واقعیت مجازی نباید برای آموزش مهارت های احیای قلبی ریوی (CPR) به امدادگران غیر متخصص و متخصصان مراقبتهای بهداشتی استفاده شود.
چرا سیزده مطالعه استفاده از واقعیت مجازی (VR) را برای آموزش دانش مربوط به پشتیبانی از حیات در متخصصان مراقبتهای بهداشتی بررسی کردند که نتایج متفاوتی در مورد کسب دانش در مقایسه با آموزش سنتی داشت. نکته مهم این است که داده های جدید تفاوت در مفید بودن واقعیت مجازی برای پشتیبانی از کسب دانش در مقابل آموزش مهارت ها را نشان میدهند که منجر به توصیه های متصادی برای این دو حوزه میشود. چندین مطالعه. معیارهای کمی اندازه گیری شده را بررسی کردند.
پارامترهای مهارت CPR مثلاً عمق، سرعت) را بررسی کردند و دریافتند که آموزش مبتنی بر VR برای این پیامدها یا پایین تر از سایر اشکال آموزش CPR است با تفاوتی با آنها ندارد.
۲۲
در مطالعات حیوانی و مطالعات مشاهده ای بزرگسالان برای ایست قلبی تمایز نیافته با ایست قلبی با مصرف بیش از حد مواد افیونی، نتایج متناقضی وجود دارد. با این حال هیچ آسیب شناخته شده ای از تجویز نالوکسان به فرد در حال ایست قلبی وجود ندارد مشروط بر اینکه تجویز آنتاگونیست مواد افیونی با احیای استاندارد تداخل نداشته باشد. افرادی که از مصرف بیش از حد مواد افیونی جان سالم به در می برند. در معرض خطر بالای مصرف بیش از حد بعدی هستند. علاوه بر مداخلات مختصر روانی اجتماعی و ارجاع به برنامه های درمانی مبتنی بر شواهد ارائه دوزهای
در طول آموزش احیای قلبی ریوی (CPR) برای متخصصان مراقبتهای بهداشتی توصیه می شود. ۱۳۰۲۵ به روزرسانی شده استفاده از دستگاه های بازخورد
۳۰۲۵ به روزرسانی شده استفاده از دستگاه های بازخورد در طول آموزش احیای قلبی ریوی (CPR) برای امدادگران غیر حرفه ای توصیه می شود.
چرا یک متاآنالیز از چندین RCT جدید که با متخصصان مراقبتهای بهداشتی انجام شد. نشان داد که دستگاههای بازخورد CPR تأثیر متوسط تا زیادی بر تمام معیارهای کیفیت CPR دارند. سه RCT که با امدادگران غیر حرفه ای انجام شد نشان داد که دستگاه های بازخورد در افزایش میانگین معیارهای کیفیت CPR مؤثر بودند.
آموزش علم
تمرین آگاهانه با چرخه سریع
۲۰۲۵ (جدید) ممکن است منطقی باشد که تمرین آگاهانه با چرخه سریع را به عنوان بخشی از آموزش BLS یا ALS برای متخصصان مراقبت های بهداشتی در نظر گرفت.
چرا تمرین آگاهانه چرخه سریع، یک روش آموزشی مبتنی بر شبیه سازی است که شامل گزارش گیری درون رویدادی میشود. مطالعات نشان داده اند که تمرین آگاهانه چرخه سریع منجر به بهبود عملکرد مهارتهای مختلف احیای قلبی ریوی (CPR) و بهبود نمرات بار کاری می شود.
آموزش کار تیمی و رهبری
۲۰۲۵ به روزرسانی شده توصیه می شود که آموزشهای مربوط به احیای قلبی ریوی برای متخصصان مراقبتهای بهداشتی تاکید ویژه ای بر مهارت های کار تیمی داشته باشد.
آموزش ویژه کار تیمی در پیامدهای مربوط به چرا دوازده مورد از 14 کارآزمایی تصادفی کنترل شده بررسی شده عملکرد برتر را پس از ارتباطات رفتار رهبری مهارت های غیرفنی مدیریت حجم کار و کار تیمی کلی در پایان دوره گزارش کردند.
فناوری همچنان چشم انداز آموزشی را تغییر می دهد و نیروهای بازار مراقبت های بهداشتی آن را هدایت کرده اند. اجرای استراتژی های جدید برای کاهش هزینه ها.
رشد روزافزون علم آموزش و پرورش منجر به توصیه های متفاوتی در فناوری و تکنیک های آموزش اطلاعات شناختی و یادگیری مهارتهای روانی - حرکتی و همچنین برای مخاطبان مختلف متخصصان مراقبت های بهداشتی و امدادگران غیر حرفه ای شده است.
بهبود نتایج بیمار همچنان در اکثر نوآوری های آموزشی احیای قلبی ریوی دیده نمی شود. با این حال این امر همچنان هدف نهایی آموزش است.
انجمن قلب آمریکا
نکات برجسته ۲۰۲۵
آموزش اوردوز مواد افیونی برای امدادگران غیر حرفه ای
به عوامل اجتماعی در هر دو گروه بیمارانی که CPR را در خارج از بیمارستان دریافت می کنند و در دسترس بودن آموزش CPR تمرکز بر
گزارش کتبی
۲۰۲۵ (جدید) ممکن است برای یک مربی منطقی باشد که در طول آموزش احیا از یک متن گزارش گیری استفاده کند.
چرا گزارش گیری کتبی شامل ایجاد یک برنامه کتبی برای گزارش گیری از فراگیران در طول و یا پس از آموزش احیای قلبی ریوی است. گزارش گیری استاندارد به حفظ ثبات در ارایه گزارش ها در مراکز آموزشی و برنامه های احیا کمک می کند. شش مطالعه با پیامدهای متفاوت شناسایی شدند.
استفاده از وسایل کمک شناختی
۲۰۲۵ (جدید) ممکن است برای متخصصان مراقبت های بهداشتی منطقی باشد که در طول احیا از وسایل کمکی شناختی استفاده کنند.
۲۰۲۵ (جدید) استفاده از وسایل کمک شناختی در حین احیا برای امدادگران غیر متخصص توصیه نمی شود.
چرا کمکهای شناختی منابعی هستند که با هدف تشویق به یادآوری اطلاعات و افزایش احتمال عملکرد و رفتارهای صحیح، محرک هایی را ارایه می دهند. دادههای شبیه سازی منتشر شده نشان میدهد که استفاده از کمک های شناختی توسط متخصصان مراقبت های بخشد. در امدادگران غیر حرفه ای استفاده از کمک های شناختی با تأخیرهای قابل توجه در بهداشتی ممکن است عملکرد احیا را بهبود شروع CPR همراه بود که منجر به توصیه ای مبنی بر عدم استفاده از آنها برای امدادگران غیر حرفه ای شد.
جمعیتهای خاص برای آموزش CPR و اصلاح آموزش برای پرداختن به تفاوت ها می تواند. نابرابری ها در آموزش CPR و CPR توسط امدادگران غیر حرفه ای را از بین ببرد و به طور بالقوه نتایج ایست قلبی را در این جمعیت ها افزایش دهد. توصیه های خاصی برای آموزش در محله های کم درآمد و جوامع منزوی از نظر زبانی و برای آموزش در مناطق کم درآمد با هزینه های پایین ارائه شده است.
روش های آموزش احیای قلبی ریوی (CPR) مؤثر در این جمعیت ها.
آموزش احیای قلبی ریوی (CPR) در کودکان مدرسه ای
۲۰۲۵ (جدید) توصیه میشود آموزش احیای قلبی ریوی (CPR) در کودکان زیر ۱۲ سال شروع شود تا تمایل و اعتماد به نفس آنها در سال های بعد افزایش یابد.
چرا شواهد نشان میدهد که شروع زودهنگام آشنایی کودکان خردسال با مفاهیم تماس های اضطراری و نیاز به احیای قلبی ریوی (CPR) و دفیبریلاتورهای خارجی خودکار، اجتماعی شدن واکنش به موقع امدادگران غیر حرفه ای و اهمیت آن را بهبود می بخشد.
اشیاء جایگزین برای آموزش ماساژ قفسه سینه در امدادگران غیر حرفه ای
۲۰۲۵ (جدید) مفید بودن اشیاء جایگزین برای آموزش امدادگران غیر حرفه ای در فشردن قفسه سینه در مقایسه با مانکن به خوبی مشخص نشده است.
چرا داده های اولیه در مورد امکان سنجی استفاده از اشیاء خانگی رایج مانند بالش رول دستمال توالت بلوکهای فومی برای آموزش و تمرین فشردن قفسه سینه اخیرا شرح داده شده است. هفت مطالعه شناسایی شد که در آنها زبان آموزان از اشیاء جایگزین برای تمرین فشردن قفسه سینه استفاده کردند و نتایج متفاوتی داشتند. به همین دلیل شواهد هنوز به اندازه کافی قوی نیستند تا بتوان توصیه ای ارایه داد.
۲۰۲۵ به روزرسانی شده توصیه می شود امدادگران غیر حرفه ای در مورد تشخیص و مراحل اولیه درمان برای افرادی که دچار OHCA مرتبط با مواد افیونی هستند. آموزش ببینند.
۲۰۲۵ به روز رسانی شده روش آموزشی بهینه برای امدادگران غیر حرفه ای در تشخیص و مداخله در مصرف بیش از حد مواد افیونی مشخص نشده است.
چرا سه بررسی سیستماتیک اخیر از بیش از ۱۴۰ مطالعه تأثیر آموزش امدادگران غیر حرفه ای را در تشخیص و درمان مصرف بیش از حد مواد افیونی خلاصه کرده و نشان داده اند که این آموزش باعث افزایش دانش، بهبود تمایل به پاسخگویی و افزایش احتمال مصرف نالوکسان می شود.
تابرابری ها در آموزش و پرورش
۲۰۳۵ به روزرسانی شده توصیه میشود آموزش احیای قلبی ریوی (CPR) توسط امدادگران غیر حرفه ای بر روی جمعیتهای نژادی و قومی خاص و همچنین محله هایی با تراکم بالای این جمعیت ها متمرکز و متناسب سازی شود و تلاش های آگاهی بخشی در این مناطق گنجانده شود.
۲۰۲۵ به روزرسانی شده توصیه می شود از طریق آموزش های آموزشی و تلاش های آگاهی بخشی عمومی موانع انجام احیای قلبی ریوی توسط امدادگر غیر حرفه ای روی زنان برطرف شود.
۱۳۰۲۵ به روزرسانی شده توصیه می شود برای آموزش احیای قلبی ریوی توسط امدادگران غیر حرفه ای وتلاشهای آگاهی بخشی بر جمعیت ها و محله های با وضعیت اجتماعی اقتصادی پایین تمرکز شود.
۲۰۲۵ به روزرسانی شده منطقی است که با افزایش دسترسی به مطالب آموزشی احیای قلبی ریوی (CPR) به زبانهای مختلف موانع موجود بر سر راه جوامع منزوی از نظر زبانی بر طرف شود.
۲۰۲۵ به روزرسانی شده منطقی است که روش های مقرون به صرفه برای آموزش احیای قلبی ریوی (CPR) در نظر گرفته شود و دسترسی ایمن به آموزش احیای قلبی ریوی برای جمعیت ها و محیط های با وضعیت اجتماعی اقتصادی پایین ترویج شود.
چرا اختلافات شناخته شده ای وجود دارد که به دلیل
۲۳
جدول مقایسه ای نکات برجسته راهنمای ۲۰۲۵ با ویرایشهای قبلی انجمن قلب آمریکا
حوزه
رویکرد قبلی
اخلاقیات
تغییرات کلیدی در راهنمای ۲۰۲۵
تمرکز بیشتر بر تصمیم گیری برای فرد بیمار و رضایت آگاهانه .
سیستم های مراقبت
فعالانه تأکید جدید بر عدالت سلامت و رفع نابرابری ها : متخصصان سلامت و سازمان ها موظف به پرداختن فعال به نابرابری های ناشی از تعیین کننده های اجتماعی سلامت شده اند .

زنجیره های بقای جداگانه IHCA . و OHCA برای
یک زنجیره بقای واحد برای ایست قلبی داخل و خارج بیمارستانی بزرگسالان و کودکان معرفی شده که با پیشگیری و آمادگی " آغاز می شود .
تمرکز اصلی بر دسترسی به دفیبریلاتور بود .
تأکید بر دسترسی عمومی به نالوکسان alongside د فبير بلاتورها .
تاکید یکسان بر CPR فقط با دست برای همه در دستور الحسن تلفنی .
توصیه های تفکیک شده برای دستورالعمل تلفتی CPR : فقط با دست برای بزرگسالان و CPR متعارف با تنفس) برای کودکان .
پشتیبانی حیات نوزادان
تأکید کمتر مدت زمان مشخص کم تری داشت.
تأکید قوی تر بر مدیریت بند ناف : تأخیر در بستن بند ناف برای حداقل ۶۰ ثانیه برای نوزادان نرم و نارس غیر نیازمند احیای فوری توصیه یا سودمند شمرده می شود .
لوله گذاری داخل تراشه نقش برجسته تری داشت .
ماسک لارنژی به عنوان جایگزینی معقول برای لوله گذاری داخل تراشه پس از شکست تهویه یا ماسک صورت برای نوزادان ۳۴۳ هفته معرفی شده است .
پشتیبانی حیات پایه کودکان
تکنیک دو انگشت برای ماساژ نوزادان حذف شد فقط تکنیک کف یک دست یا دو شست دست های احاطه کننده توصیه می شود.
تکنیک دو انگشت هنوز یک گزینه بود.
فشارهای شکمی یا قفسه سینه به عنوان maneuver اولیه توصیه می شد.
تغییر ترتیب maneuvers برای FBAO شدید در کودکان و شروع با ۵ ضربه به پشت به جای فشارهای شکمی
پشتیبانی حیات پایه بزرگسالان
نیاز به قرارگیری پدها روی پوست عاری از هرگونه پوشش بود.
توصیه جدید برای تنظیم سینه بند به جای برداشت داشتن آن برای قرار دادن داد پدهای دفیبریلاتور جهت جهد کاهش مانع برای انجام دفیبریلاسی لاسیون روی زنار زنان .
به صورت خاص مورد بحث قرار نگرفته بود.
CPR برای بزرگسالان چاق و صراحتاً ذکر شده که با همان تکنیکهای افراد غیر چای انجام می شود .
فشارهای شکمی maneuver اولیه بود .
پشتیبانی حیات پیشرفته بزرگسالان
تغییر ترتیب maneuvers برای FBAO شدید در بزرگسالان : شروع با ۵ ضربه به پشت و سپس د فشار شکمی .
به صورت برجسته در راهنما گنجانده نشده بود .
دفیبریلاسیون با تغییر وکتور به عنوان یک گزینه برای VE٫PVT مقاوم معرفی شد. اگرچه مفید بودنش ثابت نشده .
IV و 10 تقریباً هم ارز در نظر گرفته میشدند.
اولویت واضح تر برای دسترسی داخل وریدی (IV) بر دسترسی داخل استخوانی (10) برای تجویز دارو در ایست قلبی بزرگسالان .
انرژی اولیه پایین تر (مثلاً ۲۰۰-۱۲۰ ژول) often recommended.
انرژی اولیه بالاتر (۲۰۰۵) ژول) برای کاردیوورژن همزمان فیبریلاسیون دهلیزی و فلاتر دهلیزی توصیه می شود.
مراقبت پس از ایست قلبی
مدت زمان مشخص کمتری (معمولاً ۲۴ ساعت) داشت.
مدت زمان کنترل دما : حفظ کنترل دما برای حداقل ۳۶ ساعت در بیماران بیهوش پس از ROSC توصیه می شود.
شرایط خاص
تمرکز اصلی بر پیش بین کننده های outcome نامطلوب بود .
پیش آگهی عصبی و پیش بین کننده های outcome مطلوب نه فقط نامطلوب) به طور برجسته تری گنجانده شده اند.
تاکید جدید بر انجام ماساژ قفسه سینه در بیماران با LVAD در صورت وجود impaired perfusion.
نگرانی بیشتری در مورد آسیب به دستگاه وجود داشت و توصیه ها مبهم تر بود .
همان اصطلاحات قدیمی و زمان بندی مشابه .
رایمان احیایی : اصطلاح جدید احیایی جایگزین سزارین حین مرگ شده و هدف تکمیل تا ۵ دقیقه است.
به صورت پررنگ و مشخص مورد خطاب قرار نگرفته بود.
علم آموزش
تاکید قوی بر رفع اختلافات در آموزش CPR برای جمعیت های خاص نژادی، جنسیتی، محروم) .
این فناوریها به طور گسترده در راهنما بررسی نشده بودند .
توصیه های جدید برای فناوری استفاده از واقعیت مجازی (VR) برای دانش نه مهارت و یادگیری بازی وار به عنوان اجزای آموزشی
تمرکز معمولاً بر نوجوانان و بزرگسالان بود .
شروع آموزش زش CPR در کودکان کان زیر ۱۲ سال توصیه شده است.
خلاصه نگرش کلی راهنمای ۲۰۲۵
عدالت محورتر : تأکید بر برابری در دسترسی به مراقبت و آموزش .
یکپارچه تر : ادغام راهنمای بزرگسالان و کودکان در موارد امکان پذیر (مانند زنجیره بقا) .
عملگراتر : ارائه راهنماییهای مشخص تر برای سناریوهای چالش برانگیز (مانند LVAD EBAD، چاقی)
منعطف تر در فناوری : پذیرش گزینه های جدید مانند ماسک لارنژی در نوزادان و دفیبریلاسیون با تغییر وکتور در بزرگسالان ،
مبتنی بر شواهد قوی تر و به روزرسانی ها بر اساس جدیدترین شواهد و فراتحلیل ها حتی زمانی که باعث تغییر روشهای دیرینه میشود مانند حذف تکنیک دو انگشت در نوزادان .
برای دریافت به روزترین اطلاعات حوزه پزشکی و پرستاری ما را در شبکه های اجتماعی دنبال کنید
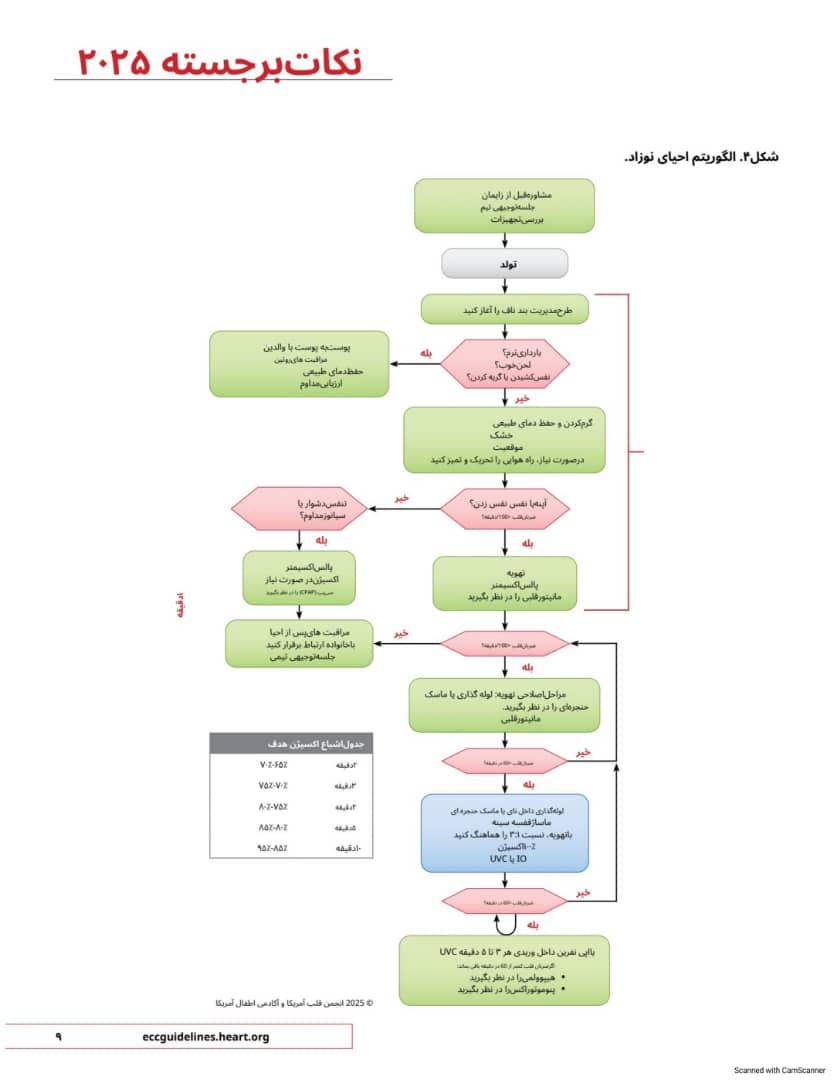
Cpr 2025 , پوستر احیا ۲۰۲۵ , پوسترCPR 2025، احیای 2025 , گایدلاین ۲۰۲۵ انجمن قلب آمریکا AHA ,دستورالعملهای احیا 2025, طاهاپوستر , پوستر جدید احیا , احیا نوزاد 2025, احیا کودک 2025 , ACLS 2025 , BLS 2025

